los distrofia miotónica tipo 1 (síndrome de Curschmann-Steinert) es una enfermedad multisistémica hereditaria autosómica dominante con los principales síntomas de debilidad muscular y opacidad del cristalino (cataratas). Se distingue entre dos formas de la enfermedad: una forma innata (congénita), en la que el recién nacido se nota debido a la debilidad muscular ("lactante flácido"), y una forma adulta, que solo se manifiesta en la 2ª a la 3ª década de la vida. La distrofia miotónica tipo 1 es incurable y, según su gravedad y progresión, acorta la esperanza de vida.
¿Qué es la distrofia miotónica tipo 1?
© peshkova - stock.adobe.com
los distrofia miotónica tipo 1 es una de las llamadas enfermedades de repetición de trinucleótidos. En el código genético del brazo largo del cromosoma 19, se duplica un trinucleótido de las nucleobases citosina, timina y guanina.
Si bien este triplete básico se repite de 5 a 35 veces en personas sanas, en aquellas con síntomas leves es de 50 a 200, en formas graves incluso más de 1000 repeticiones. El trinucleótido no codifica directamente una proteína, pero afecta la síntesis de otras proteínas. Una enzima requerida en los músculos esqueléticos y cardíacos, la proteína quinasa distrofia miotónica (DMPK), se produce de manera reducida debido al defecto genético.
Pero otras proteínas también se ven afectadas, p. Ej. el SIX5 expresado en el cristalino o el receptor de insulina. Por tanto, la distrofia miotónica tipo 1 afecta a muchos sistemas de órganos diferentes. Con una incidencia de alrededor de 1: 20.000, la distrofia miotónica tipo 1 es la miotonía más común y al mismo tiempo la distrofia muscular más común que ocurre en la edad adulta.
En términos de herencia, el número de repeticiones de trinucleótidos aumenta de generación en generación, por lo que la aparición de la enfermedad en la descendencia es más temprana y más grave. La forma congénita siempre se hereda de la madre. La distrofia miotónica tipo 1 afecta a los niños con más frecuencia que a las niñas.
causas
En la forma congénita, el bebé se nota inmediatamente después del nacimiento con debilidad muscular generalizada, labio superior levantado e insuficiencia respiratoria. Debido a los problemas respiratorios, muchos recién nacidos dependen de la respiración artificial y entre un 25% y un 50% mueren durante los primeros 18 meses de vida.
Se esperan retrasos en el desarrollo y retraso mental severo en los niños que sobreviven más tiempo. Su esperanza de vida ronda los 30-40 años. Si la enfermedad solo se manifiesta en la edad adulta, los afectados suelen notar primero debilidad muscular en los músculos alejados del torso, especialmente en las piernas, el cuello y la cara. Los músculos faciales se atrofian, haciendo que el paciente luzca demacrado.
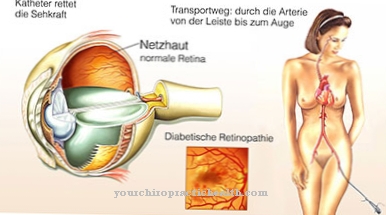
También se producen trastornos del habla y la deglución. La debilidad muscular se acompaña de una relajación muscular retardada, por lo que es difícil para los afectados, por ejemplo, volver a aflojar un movimiento. Otros síntomas son opacidad del cristalino, pérdida de la audición del oído interno, mayor necesidad de dormir, limitaciones cognitivas y tolerancia reducida a la glucosa hasta la diabetes mellitus. Debido al equilibrio hormonal alterado, la atrofia testicular y la calvicie suelen ocurrir en los hombres y los trastornos menstruales en las mujeres.
Los efectos sobre los músculos del corazón son particularmente peligrosos: a menudo se producen arritmias cardíacas y, en ocasiones, incluso un paro cardíaco. Si la debilidad muscular alcanza los músculos centrales, el resultado son trastornos respiratorios y una mayor susceptibilidad a infecciones de los pulmones. La distrofia miotónica tipo 1 es siempre progresiva, pero la gravedad y la composición de sus síntomas son extremadamente variables. En promedio, la esperanza de vida en la forma adulta de distrofia miotónica tipo 1 es de 50 a 60 años.
Síntomas, dolencias y signos
La principal característica de la distrofia miotónica tipo 1 es la relajación retardada de los músculos después de una contracción muscular. Esta característica se puede utilizar para distinguir la enfermedad de otras distrofias musculares. Los músculos más alejados del tronco, como la cara, el cuello, el antebrazo, la mano, la parte inferior de la pierna y los músculos del pie, se ven particularmente afectados. Hay otros síntomas independientes de las molestias musculares.
A menudo ocurren arritmias cardíacas o insuficiencia cardíaca. Debido a la participación del corazón, a menudo ocurren incidentes anestésicos durante la anestesia. A menudo se observan cataratas y pelos calvos en los hombres. El nivel de testosterona es demasiado bajo, lo que a menudo conduce a una pérdida testicular. Existe un mayor riesgo de desarrollar diabetes.
Hablar y tragar son difíciles para el paciente. Además, el paciente está constantemente cansado durante el día, lo que puede provocar pausas respiratorias por la noche. Sin embargo, la apnea del sueño no siempre está presente. Los trastornos digestivos, de la vesícula biliar o de la audición también pueden aparecer como síntomas adicionales. Aunque es una enfermedad hereditaria, muchos pacientes no presentan síntomas hasta los 20 años.
Las cataratas a menudo se diagnostican como el primer signo de la enfermedad.Sin embargo, también existe una forma de la enfermedad que existe desde el nacimiento. Esta forma congénita de miotonía muscular se caracteriza por un curso particularmente severo con insuficiencia respiratoria potencialmente mortal y trastornos del desarrollo mental y físico.
Diagnóstico y curso
Si sospechas distrofia miotónica tipo 1 Se utilizan métodos genéticos moleculares para diagnosticar la enfermedad más allá de toda duda. Estos ayudan a descartar diagnósticos diferenciales con síntomas similares, p. Ej. distrofia miotónica tipo 2. El diagnóstico puede respaldarse con exámenes electromiográficos (EMG). En los afectados, se pueden encontrar patrones típicos de actividad espontánea, especialmente en los músculos distantes del tronco. También es importante tener una historia familiar completa, también para poder brindar más consejos a la familia.
Complicaciones
Con esta enfermedad, los afectados sufren principalmente de debilidad muscular severa y síntomas que se presentan en los ojos. Esto conduce a cataratas y nubosidad del cristalino, por lo que la vista de la persona afectada se deteriora significativamente. En el peor de los casos, también puede provocar una ceguera total.
La calidad de vida se reduce significativamente. Los jóvenes en particular pueden desarrollar problemas psicológicos o depresión si tienen problemas visuales repentinos o si son ciegos. Además, pueden ocurrir problemas cardíacos, por lo que el paciente puede morir de muerte cardíaca súbita. No es raro que los afectados padezcan diabetes.
La debilidad muscular limita significativamente el día a día de los afectados, por lo que en algunos casos también dependen de la ayuda de otras personas. Ciertas actividades o deportes ya no se pueden realizar sin más. El desarrollo de los niños está significativamente restringido por la enfermedad, por lo que pueden surgir complicaciones en la edad adulta. No es posible tratar esta enfermedad de forma causal.
Sin embargo, muchas quejas se pueden restringir y aliviar para que la vida cotidiana sea soportable para la persona en cuestión. Como regla general, no hay complicaciones particulares y la esperanza de vida del paciente no está restringida por la enfermedad.
¿Cuándo deberías ir al médico?
La visita al médico es necesaria tan pronto como la persona en cuestión experimente impedimentos para hacer frente a la vida cotidiana. La debilidad de la fuerza muscular, la disminución del rendimiento físico y la pérdida de tejido son signos de un trastorno de la salud. Si las actividades deportivas normales solo se pueden practicar de manera limitada o no se pueden practicar, las observaciones deben discutirse con un médico. Se deben iniciar varios exámenes para aclarar la causa y trazar un plan de tratamiento.
Un retraso en la tensión muscular controlada voluntariamente y la disminución de la visión son preocupantes. Si su visión es borrosa o el cristalino está turbio, se recomienda una visita al médico. Una irregularidad en la función de agarre natural es una señal de advertencia del cuerpo que requiere acción. Un mayor riesgo de accidentes y caídas debe discutirse con un médico para que se puedan iniciar contramedidas. Un médico debe examinar más de cerca los trastornos del ritmo cardíaco, las palpitaciones o las interrupciones del sueño.
Si se producen déficits de concentración o atención o si se nota una disminución del rendimiento mental debido a la discapacidad, es necesaria una visita al médico. Si los hombres sufren de disminución del deseo sexual o si desarrollan la cabeza calva, se debe consultar a un médico. Si también hay estados de estrés emocional o mental, la persona afectada se ve amenazada con consecuencias. Deben prevenirse a su debido tiempo.
Tratamiento y Terapia
Un tratamiento causal de la distrofia miotónica tipo 1 no puedo. La terapia se centra en el alivio de los síntomas, p. Ej. mediante tratamiento quirúrgico de la catarata, ajuste de fármacos para arritmias cardíacas o asistencia técnica respiratoria. El apoyo con fisioterapia puede retrasar la progresión de la distrofia miotónica tipo 1.
Puedes encontrar tu medicación aquí
➔ Medicamentos para la debilidad muscularOutlook y pronóstico
Las perspectivas de una distrofia miotónica tipo 1 diagnosticada son malas. Tanto la esperanza de vida como la calidad de vida sufren. La mayoría de los pacientes ni siquiera llegan a los 60 años. Muchos de ellos mueren de insuficiencia cardíaca o sucumben a infecciones. Las medidas terapéuticas a menudo solo pueden aliviar marginalmente los síntomas de la enfermedad. El defecto genético en sí mismo no es curable según el estado actual de la ciencia. Muchos pacientes muestran signos de distrofia miotónica tipo 1 incluso antes de los 20 años. Otros solo acuden al médico a una edad avanzada. Dentro de las familias, existe un mayor riesgo de que la enfermedad se herede.
El sufrimiento aumenta continuamente a medida que la distrofia miotónica tipo 1 progresa sin descanso a lo largo de los años. Debido a la debilidad de los músculos, a los afectados les resulta cada vez más difícil hacer frente solos a la vida cotidiana. Necesitas ayuda. El sistema musculoesquelético se detiene. Después de un tiempo, ya no se puede ejercer una profesión erudita. Los enfoques terapéuticos de los fármacos y la fisioterapia pierden cada vez más su eficacia con el tiempo. No es raro que el declive físico de la distrofia miotónica tipo 1 vaya acompañado de problemas psicológicos.
prevención
Desde el distrofia miotónica tipo 1 Si se trata de un defecto genético hereditario, la prevención no es posible.
Cura postoperatoria
La distrofia miotónica tipo 1 es hereditaria. Según el estado actual de la investigación, la cura no es posible. La enfermedad reduce la esperanza de vida en unos 50 años. Se recomienda la atención de seguimiento para ayudar a retrasar la progresión de la distrofia. Otros objetivos del cuidado posterior son aliviar los síntomas y mantener la calidad de vida.
Durante el seguimiento, se comprueba la tolerancia de la medicación si se ha administrado al paciente. La atención de seguimiento se relaciona principalmente con las molestias físicas. La movilidad de las extremidades debe mantenerse el mayor tiempo posible mediante ejercicios adecuados. La psicoterapia de acompañamiento también puede ser apropiada o incluso necesaria.
Una calidad de vida inadecuada por distrofia puede afectar el alma del paciente. El riesgo de depresión es muy alto. Con la psicoterapia existe la oportunidad de hablar sobre los sentimientos negativos. En una etapa avanzada, es posible que se requiera una silla de ruedas. Durante el postratamiento, la persona enferma aprende a usar el dispositivo a diario.
La distrofia miotónica también afecta la función cardíaca. Un marcapasos contrarresta el proceso. El tratamiento de seguimiento lo realiza un cardiólogo. Supervisa el proceso de curación después de la operación. El control se interrumpirá cuando la cicatrización haya procedido como se esperaba.

.jpg)
.jpg)









.jpg)