Enfermedad de Werlhof, tambien como Enfermedad de Werlhof y Trombocitopenia inmunitaria conocido por ser una enfermedad autoinmune. Se caracteriza por la formación de anticuerpos contra las propias plaquetas sanguíneas del organismo (trombocitos) en los afectados. La enfermedad requiere un tratamiento y una terapia médicos extensos.
¿Qué es la enfermedad de Werlhof?

© brgfx - stock.adobe.com
El médico general Paul Gottlieb Werlhof (1699-1767) describió por primera vez a Morbus maculosus haemorrhagicus como una enfermedad de la sangre en 1735. No fue hasta 1883 que se diagnosticó que los signos de la enfermedad se generaban por una disminución de las plaquetas en sangre.
Enfermedad de Werlhof, la enfermedad de Werlhof, lleva el nombre de su descubridor Paul Gottlieb Werlhof como tantos otros. Una característica de la enfermedad es que el cuerpo ataca por error a sus propias plaquetas, lo que conduce a su rápida degradación. Esta es la razón por la que se producirá un sangrado si no se trata.
causas
Enfermedad de Werlhof pertenece al grupo de enfermedades autoinmunes: El sistema inmunológico forma anticuerpos contra las propias plaquetas sanguíneas del cuerpo, los trombocitos. Son componentes de los glóbulos blancos y rojos y desempeñan un papel importante en la coagulación de la sangre porque las plaquetas en forma de disco pueden cerrar las heridas mediante la reticulación.
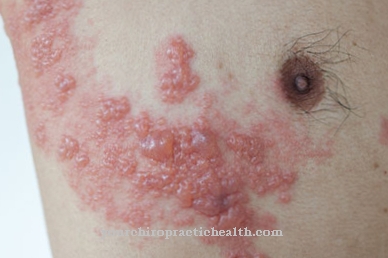
En la enfermedad de Werlhof, la cantidad de plaquetas disminuye significativamente porque las plaquetas de la sangre que están sobrecargadas con anticuerpos se descomponen demasiado rápido en el bazo. Si bien el recuento de plaquetas en el laboratorio es un promedio de 140 a 360 mil / μl, la tendencia al sangrado aumenta a medida que disminuye la concentración de plaquetas en la sangre. Las petequias son la apariencia típica.
Las petequias son hemorragias puntiformes del tamaño de la cabeza de un alfiler de los capilares de las membranas mucosas o de la piel. Inicialmente, las petequias suelen notarse en la parte inferior de la pierna o en los tobillos. Si la causa del sangrado es la falta de plaquetas, se denomina púrpura trombocitopénica.
Si la proporción de plaquetas disminuye drásticamente, se habla de trombocitemia inmune primaria. Esta deficiencia puede alcanzar proporciones potencialmente mortales. Además, el desencadenante de la trombocitemia inmunitaria primaria no se conoce según los conocimientos actuales. Los estudios han demostrado que la enfermedad de Werlhof a menudo debe diagnosticarse después de infecciones y / o embarazo.
En los niños, la enfermedad ocurre ocasionalmente de forma espontánea, solo para curarse espontáneamente después de un tiempo. Este curso positivo también se puede observar en la edad adulta, pero solo en el primer año de enfermedad. Después de un año, la enfermedad de Werlhof se vuelve crónica.
Síntomas, dolencias y signos
En la enfermedad de Werlhof, hay una fuerte disminución de las plaquetas sanguíneas (trombocitos). Como resultado, las lesiones más pequeñas en los vasos sanguíneos ya no se pueden cerrar, por lo que la sangre se escapa de las arterias y venas. El cuadro clínico de la enfermedad de Werlhof es igualmente diverso.
En la fase inicial, un pequeño sangrado puntiforme, las llamadas petequias, es uno de los síntomas característicos. Estos pueden aparecer tanto en la piel como en las membranas mucosas. Las hemorragias en la piel o en las mucosas resultantes son aproximadamente del tamaño de un alfiler y a menudo se confunden con picaduras de pulgas.
Si el número de plaquetas sigue disminuyendo, el sangrado puede expandirse y las petequias individuales fluyen juntas para formar manifestaciones cutáneas planas. Los grandes hematomas (hematomas) ocurren incluso con lesiones menores. Las hemorragias nasales abundantes y las hemorragias que difícilmente pueden detenerse por cortes o abrasiones menores también indican una cantidad reducida de plaquetas en la sangre.
Las mujeres también pueden tener sangrado vaginal. La sangre también puede aparecer en las heces tanto en hombres como en mujeres. La enfermedad de Werlhof pronunciada con hemorragia en órganos internos como el bazo, el hígado, los pulmones o los riñones también puede provocar un shock potencialmente mortal.
Diagnóstico y curso
Un número de plaquetas en sangre constante y drásticamente decreciente significa que las lesiones en los vasos sanguíneos no se pueden cerrar nuevamente. Esta fuga de sangre genera varios síntomas:
Al principio están las petequias del tamaño de una cabeza de alfiler. Cuando fluyen juntos, se produce un sangrado extenso. Hematomas, hemorragias nasales abundantes, sangre en la orina y las heces, sangrado vaginal y vómitos con sangre son síntomas típicos. Si el sangrado es abundante, pueden aparecer síntomas de shock agudo.
Si el organismo recibe muy poco oxígeno, por lo que la pérdida de sangre puede ser una causa importante de la enfermedad de Werlhof, el cuerpo comienza a excluir del suministro de oxígeno los órganos que no son innecesariamente importantes. Esta condición puede poner en peligro la vida si no se trata. Si el cerebro, los pulmones, el hígado, el bazo u otros órganos internos se ven afectados, también pueden producirse daños masivos y trastornos funcionales.
La enfermedad de Werlhof se puede identificar sobre la base del recuento sanguíneo, porque la cantidad de plaquetas se reduce significativamente. Sin embargo, después de examinar la médula ósea, el médico diagnosticará un exceso significativo de megacariocitos hematopoyéticos. Por tanto, deben excluirse otras enfermedades plaquetarias en el curso del diagnóstico.
Complicaciones
Con la enfermedad de Werlhof, los pacientes experimentan restricciones y quejas importantes en la vida cotidiana. En la mayoría de los casos, hay un aumento del sangrado, que también puede ocurrir internamente. Sin tratamiento, la esperanza de vida se reduce significativamente porque los órganos pueden dañarse, lo que es irreversible.
Tampoco son infrecuentes las hemorragias nasales y la capacidad de recuperación reducida de la persona afectada. La sangre también se encuentra en las heces u orina y puede provocar ataques de pánico o sudoración en muchas personas. Además, no es raro que los afectados vomiten sangre. El cuerpo tampoco recibe suficiente oxígeno y los órganos internos también pueden sufrir daños irreversibles.
El hígado y el bazo en particular pueden provocar una afección potencialmente mortal para el paciente. El daño a los órganos conduce a más quejas y complicaciones. El tratamiento de esta enfermedad se realiza de forma aguda con la ayuda de medicamentos. Generalmente no hay complicaciones.
En casos graves, puede ser necesaria una cirugía o un trasplante de órganos para mantener viva a la persona. Esto también puede reducir la esperanza de vida del paciente.
¿Cuándo deberías ir al médico?
Si la persona en cuestión sufre repentinamente de hematomas rápidos o decoloración de la piel, hay motivo de preocupación. Se requiere un médico en caso de mareos, aumento de la pérdida de sangre, trastornos de la circulación sanguínea o disminución de la capacidad de ejercicio.Si tiene dificultad para concentrarse, sangrado abundante en el caso de heridas leves, un sabor repetido a sangre en la boca o sangre en las excreciones, debe consultar a un médico.
Se debe examinar y tratar una debilidad interna, malestar general o sensación de enfermedad. Los hematomas, las anomalías en el ciclo femenino o el sangrado incontrolado de la vagina son señales de advertencia del organismo. Existe una afección médica que debe diagnosticarse y tratarse lo antes posible. Se debe consultar con un médico en caso de cambios en las membranas mucosas, piel pálida o aumento de la sensibilidad a los estímulos fríos.
Dado que la enfermedad puede provocar sangrado de los órganos y, por lo tanto, una afección potencialmente mortal, se recomienda una visita al médico tan pronto como aparezcan las primeras anomalías. Si hay una afección aguda que amenaza la salud, se requiere un servicio de ambulancia. Se debe llamar a un médico de urgencias y, al mismo tiempo, los presentes deben iniciar las medidas de primeros auxilios para garantizar la supervivencia del interesado.
Tratamiento y Terapia
¿Tiene el doctor el Enfermedad de Werlhof establecido, utilice diferentes métodos de tratamiento. El enfoque inmediato es principalmente detener la hemorragia aguda. Para ello, se utilizan corticosteroides en dosis altas como parte de la "terapia de primera línea". Esta terapia de choque, que tiene efectos secundarios, termina después de un tiempo relativamente corto y puede resultar en una regresión completa de los síntomas de la enfermedad después de unas pocas semanas.
Los niños con enfermedad leve no tienen que someterse a esta terapia. La enfermedad de Werlhof generalmente ocurre aquí como resultado de infecciones virales u ocasionalmente después de vacunas contra las paperas, el sarampión o la rubéola durante un corto tiempo, para luego curarse de forma independiente. Los cursos crónicos en adultos se tratan con anticuerpos, las llamadas inmunoglobulinas, por ejemplo, rituximab biológico u otros inmunosupresores. Así es como se debe combatir la enfermedad autoinmune.
Los cuadros clínicos manifiestos se cumplen con la extirpación quirúrgica del bazo. Las ventajas de la curación de la enfermedad de Werlhof deben sopesarse frente a las posibles complicaciones durante la operación. A pesar de la extirpación del bazo, ocurren recaídas y el riesgo de morir es de alrededor del uno por ciento.
Puedes encontrar tu medicación aquí
➔ Medicamentos para el tratamiento de heridas y lesionesOutlook y pronóstico
En general, el pronóstico de la enfermedad de Werlhof en adultos es favorable y la tasa general de curación se encuentra entre el 70 y el 80 por ciento. Sin embargo, para un pronóstico exacto, se debe hacer una distinción entre formas agudas y crónicas.
En el caso de la enfermedad de Werlhof aguda, en la mayoría de los casos se produce una remisión completa (= alivio de los síntomas) en un mes. Esto es especialmente cierto para los niños afectados. En el caso de los cursos crónicos, por otro lado, la remisión espontánea solo ocurre en casos raros (menos del 5 por ciento). Este valor mejora considerablemente con la terapia con esteroides y aumenta al 25 por ciento, con la adición de medidas terapéuticas adicionales incluso a dos tercios. Alrededor del 0,4 por ciento de los adultos con enfermedad de Werlhof crónica grave antes de los 40 años mueren de hemorragia intracerebral (hemorragia en el tejido cerebral). Esta probabilidad aumenta con la edad y es del 1,2 por ciento para las personas de 40 a 60 años y del 13 por ciento para las mayores de 60.
Además, las recurrencias (recurrencia de los síntomas) a menudo ocurren en la enfermedad de Werlhof. En estos casos, los especialistas suelen considerar la extirpación quirúrgica del bazo (esplenectomía). Sin embargo, incluso la extirpación del bazo no neutraliza completamente el riesgo de recurrencia.
prevención
Dado que la causa exacta de Enfermedad de Werlhof Actualmente aún se está investigando y la enfermedad también es una enfermedad autoinmune, aún no se conocen medidas preventivas.
Cura postoperatoria
En la mayoría de los casos, los afectados por la enfermedad de Werlhof no disponen de medidas de seguimiento especiales o directas, por lo que lo ideal es que los afectados por esta enfermedad consulten a un médico muy pronto para evitar que se produzcan otras complicaciones y quejas. Dado que se trata de una enfermedad genética, generalmente no se puede curar por completo.
Por ello, los afectados deben buscar asesoramiento, especialmente si quieren tener hijos, para que la enfermedad no vuelva a aparecer en sus descendientes. Como regla general, los afectados por la enfermedad de Werlhof dependen de la ingesta de varios medicamentos. Siempre se debe observar la dosis correcta y la ingesta regular, por lo que se debe consultar a un médico si hay alguna pregunta o si algo no está claro.
Muchos de los afectados también dependen de controles y exámenes regulares de sus órganos internos. De esta manera, se pueden identificar y tratar otros daños desde el principio. No es raro que las personas estén en contacto con otras personas afectadas por la enfermedad, ya que esto puede dar lugar a un intercambio de información. Esta información puede facilitar la vida diaria del paciente.
Puedes hacerlo tu mismo
La persona enferma no puede tratar la enfermedad de Werlhof por sí misma. Sin embargo, los síntomas y las quejas de la enfermedad autoinmune pueden aliviarse mediante medidas específicas y un cambio en el estilo de vida. Los cambios típicos de la piel pueden cubrirse con maquillaje o cubrirse con la ropa adecuada. Esto es especialmente necesario en las últimas etapas de la enfermedad, cuando el sangrado y las cicatrices ya se han extendido a todo el brazo y el cuello. Si aparecen hematomas graves de repente, estos se pueden enfriar con la ayuda de envolturas o compresas frías.
A largo plazo, los enfermos deben cambiar su dieta. Esto hace que el sistema inmunológico sea más resistente a las infecciones. Además de los medicamentos recetados por un médico, los remedios naturales como el aloe vera, la salvia, la garra del diablo o el ginseng pueden ayudar con los ojos enrojecidos, las encías sangrantes y los vómitos de sangre.
Si las medidas mencionadas no alivian los síntomas y las quejas de la enfermedad de Werlhof, se debe consultar nuevamente al médico. Es posible que sea necesario ajustar el medicamento o hay otra afección que debe diagnosticarse. Asistir a un grupo de autoayuda facilita el tratamiento de la enfermedad y, por tanto, puede contribuir a una mejor calidad de vida.

.jpg)
.jpg)


.jpg)
.jpg)
.jpg)



.jpg)


.jpg)