Bajo la Síndrome de Miller-Fisher Se describe una enfermedad infecciosa insidiosa que, por un lado, altera la secuencia de movimientos y, por otro, también puede afectar el centro del lenguaje. Los nervios y las raíces nerviosas son destruidos por la inflamación en el síndrome de Miller-Fisher; por tanto, muchos de los afectados dependen de una silla de ruedas.
¿Qué es el síndrome de Miller-Fisher?

© Alila Medical Media - stock.adobe.com
El médico al que se refiere como Síndrome de Miller-Fisher una enfermedad rara que afecta predominantemente al sistema nervioso periférico. Como regla general, el síndrome ataca los nervios craneales del paciente. La enfermedad lleva el nombre de Charles Miller Fisher, un neurólogo canadiense.
Cabe señalar que el síndrome de Miller-Fisher es una variante del llamado síndrome de Guillain-Barré. La terapia se basa en el curso de la enfermedad; A menudo, no hay más síntomas 14 días después del síndrome de Miller-Fisher, pero puede suceder que sea necesario un período de rehabilitación para deshacerse de todas las restricciones.
causas
Hasta ahora, los médicos se han enfrentado a un misterio sin resolver sobre por qué puede ocurrir el síndrome de Miller-Fisher. Sin embargo, los expertos asumen que el síndrome de Miller-Fisher es una enfermedad autoinmune que puede ocurrir después de una infección viral. Se desconocen las razones del por qué y por qué.
Síntomas, dolencias y signos
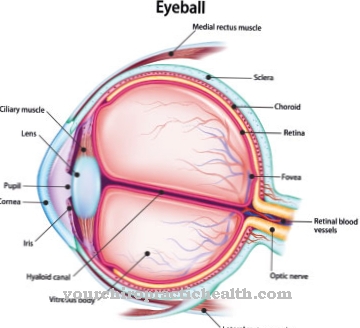
Mientras que el síndrome de Guillain-Barré paraliza todos los músculos del cuerpo, el síndrome de Miller-Fisher todavía se manifiesta al principio con trastornos del movimiento ocular. Sin embargo, en ocasiones también se puede detectar una pérdida de reflejos en los músculos (arreflexia). Debido a las alteraciones, que afectan principalmente a los movimientos oculares, el paciente se queja de visión doble.
La persona afectada no puede controlar el movimiento de los ojos, ni pueden transmitirse los impulsos que fluyen desde el tallo cerebral a través de los nervios directamente a los músculos oculares. Incluso si se nota la pérdida de los reflejos musculares, no existe un deterioro típico que restrinja al paciente o lleve a un valor de enfermedad.
La persona afectada entonces se queja de alteraciones en los movimientos objetivo de sus piernas y brazos o del tronco, por lo que a veces pueden producirse alteraciones del equilibrio. Según las estadísticas, uno de cada seis pacientes sufre disfunción de la vejiga. La gravedad de los trastornos del movimiento diana juega un papel importante en la terapia.
Diagnóstico y curso de la enfermedad
Si se producen trastornos de los músculos oculares, el médico también debe tener en cuenta cualquier otra enfermedad del tronco encefálico. Además del síndrome de Miller-Fisher, también son posibles accidentes cerebrovasculares, botulismo o trastornos circulatorios. Por esta razón, el médico tratante se concentra en el examen de la capa del tallo cerebral al principio. Utiliza una tomografía computarizada (TC) o una tomografía por resonancia magnética (IRM).
Cualquier examen de ultrasonido de las arterias que irrigan el cerebro también puede proporcionar información sobre la presencia del síndrome de Miller-Fisher. A continuación, se examinan las funciones del tronco encefálico mediante exámenes neurofisiológicos. Se puede comprobar el potencial de los tractos nerviosos especiales. Luego, el médico examina el líquido nervioso (líquido cefalorraquídeo).
Eso muestra un enorme aumento en el contenido de proteínas, pero solo un pequeño aumento en las células detectables, por lo que se debe hablar de una disociación citoalbúmina. También se pueden detectar anticuerpos especiales en la sangre. En el síndrome de Miller-Fisher se pueden detectar anticuerpos contra el llamado gangliósido GQ1b.
No se puede hacer un pronóstico; El curso de la enfermedad puede ser tan diferente que después de 14 días todos los síntomas han desaparecido, pero también puede surgir el problema de que el daño permanente en realidad permanece. Sin embargo, el paciente debe ser consciente de que suele tener que realizar una rehabilitación prolongada para que todos los trastornos que han surgido en el contexto del síndrome de Miller-Fisher puedan resolverse nuevamente.
Complicaciones
El síndrome de Miller-Fischer causa parálisis en diferentes regiones del cuerpo. En la mayoría de los casos, los ojos se ven afectados principalmente, por lo que los afectados ya no pueden moverlos. También hay otros problemas visuales, visión doble y la llamada visión velada. La calidad de vida del paciente se ve significativamente reducida y restringida por el síndrome de Miller-Fischer.
Por lo general, las piernas ya no se pueden mover o solo se pueden mover de manera muy limitada, lo que genera restricciones de movimiento y otras restricciones en la vida cotidiana. Además, se producen alteraciones del equilibrio y la coordinación, por lo que los afectados suelen depender de la ayuda de otras personas en su vida diaria. También puede provocar un accidente cerebrovascular u otros trastornos de la circulación sanguínea.
No es raro que los síntomas del síndrome de Miller-Fischer sean permanentes y nunca desaparezcan. Por regla general, estas molestias no pueden eliminarse mediante tratamiento. El tratamiento en sí solo puede llevarse a cabo de forma muy limitada y depende de varias terapias. No es raro que los tratamientos psicológicos sean necesarios para prevenir o tratar la depresión y otros estados de ánimo. En general, no se puede predecir si el síndrome de Miller-Fischer conducirá o no a una reducción de la esperanza de vida.
¿Cuándo deberías ir al médico?
Un malestar general, una sensación de enfermedad y una disminución de la fuerza interna indican un desacuerdo de salud. Si los síntomas persisten o si se producen más alteraciones, se debe consultar a un médico. Se debe examinar y tratar cualquier anomalía en los movimientos oculares o peculiaridades de la visión. En muchos casos, ocurre visión doble o visión disminuida. La pérdida de los músculos reflejos es alarmante y debe presentarse a un médico de inmediato. Si los movimientos oculares ya no pueden regularse voluntariamente o si hay una pérdida de reflejos personales, se debe consultar a un médico. Las irregularidades en las secuencias generales de movimiento también son preocupantes y deben ser aclaradas por un médico.
Si la persona en cuestión no tiene control sobre el movimiento voluntario de brazos y piernas, necesita ayuda médica. Si la locomoción es difícil o hay trastornos motores, se debe consultar a un médico. Si el riesgo general de accidentes y lesiones aumenta debido a inconsistencias en las secuencias de movimiento, se debe consultar a un médico. Si las obligaciones diarias ya no se pueden cumplir como de costumbre, si la calidad de vida se reduce o si el bienestar disminuye, se debe consultar a un médico. La incertidumbre de la marcha y las alteraciones del equilibrio son otros indicios de un deterioro de la salud. Los problemas de comportamiento, los cambios en el estado de ánimo y el comportamiento de abstinencia también deben discutirse con un médico.
Terapia y tratamiento
La terapia para el síndrome de Miller-Fisher también depende del curso de la enfermedad. En casos graves, el médico trata al paciente con inmunoglobulinas o plasmaféresis. El tratamiento de plasmaféresis es un tipo de lavado de sangre; las inmunoglobulinas y también los anticuerpos que son responsables del síndrome de Miller-Fisher se eliminan de la sangre.
Por regla general, el interesado recibe de dos a cuatro tratamientos; luego, la sangre debe purificarse del anticuerpo. La terapia sigue después del tratamiento causal; Si el paciente tiene dificultades con sus movimientos, hay que tratarlos y entrenarlos de tal manera que vuelva a ser posible una vida independiente y, en ocasiones, se puedan prescindir de ayudas, como una silla de ruedas, a largo plazo.
La terapia es eficaz cuando un equipo de médicos, terapeutas ocupacionales, logopedas y fisioterapeutas, así como psicólogos y trabajadores sociales, se encargan de atender al paciente. Después del síndrome de Miller-Fisher, a menudo es necesaria la rehabilitación, con el foco en la ataxia, la interrupción de los movimientos objetivo. Usando fisioterapia, el paciente aprende que puede realizar sus movimientos con precisión nuevamente.
Como parte de la fisioterapia, el paciente aprende a corregir cualquier alteración al caminar o estar de pie. La terapia ocupacional, por otro lado, se ocupa principalmente de los trastornos de la motricidad fina. Es importante que exista una coordinación precisa entre los grupos como parte de la terapia. Se debe informar a los fisioterapeutas qué unidades realizó el terapeuta ocupacional.
El terapeuta ocupacional principalmente se asegura de que el paciente - después de casos muy graves - consiga lavarse, comer y volver a vestirse y sea apoyado en sus situaciones cotidianas. Al final de la rehabilitación, el paciente no debería tener más daños permanentes. Dependiendo del cuadro clínico, también se pueden tomar otras medidas terapéuticas.
Puedes encontrar tu medicación aquí
➔ Medicamentos contra la parálisis muscularOutlook y pronóstico
El pronóstico del síndrome de Miller-Fisher suele ser muy bueno si la causa es conocida y curable. Dado que es principalmente una consecuencia de una infección, la eliminación de la infección también conducirá a una recuperación gradual de los nervios. Las funciones corporales fallidas o restringidas pueden regresar en unos pocos meses, sin que se esperen más daños u otras consecuencias.
En algunos casos, sin embargo, persisten los trastornos motores. Estos se pueden contrarrestar con fisioterapia o terapia ocupacional, que tienen una gran probabilidad de éxito. El síndrome de Miller-Fisher rara vez se asocia con nervios dañados completamente irreparables.
Como ocurre con todos los síndromes o enfermedades que afectan las funciones nerviosas, un diagnóstico temprano es relevante. Esto conduce a un tratamiento temprano. Si los síntomas no se identifican correctamente o se clasifican incorrectamente, el pronóstico puede empeorar gravemente debido a un tratamiento incorrecto. En algunos casos, el síndrome de Miller-Fisher también puede afectar la respiración, lo que hace que el pronóstico del paciente sea muy malo. Sin embargo, otras enfermedades de los nervios también suelen estar involucradas en tales casos.
prevención
Dado que hasta ahora no se conoce la causa de qué factores favorecen el síndrome de Miller-Fisher, no se pueden recomendar medidas preventivas. Por tanto, el síndrome de Miller-Fisher no se puede prevenir.
Cura postoperatoria
El síndrome de Miller-Fisher puede dar lugar a diversas complicaciones que pueden tener un efecto muy negativo en la calidad de vida de la persona afectada. En general, se debe consultar a un médico en una etapa temprana para evitar un mayor empeoramiento de los síntomas. La mayoría de las personas afectadas por este síndrome padecen trastornos del movimiento ocular.
El resultado es en su mayor parte un movimiento incontrolado y, a menudo, una pérdida de control sobre los músculos oculares. El síndrome a menudo conduce a trastornos del desarrollo en los niños, por lo que también pueden desarrollar depresión u otros trastornos psicológicos. El síndrome de Miller-Fisher a menudo conduce a la intimidación, especialmente en la infancia.
Hay desequilibrios ocasionales en los que la mayoría de los pacientes no pueden controlar adecuadamente su vejiga. Las piernas tampoco se pueden mover de manera específica, lo que puede provocar restricciones en el movimiento. Si el síndrome no se trata, también puede provocar un accidente cerebrovascular, lo que puede reducir significativamente la esperanza de vida de la persona afectada. El curso posterior depende mucho de la causa de la enfermedad, por lo que no es posible una predicción general.
Puedes hacerlo tu mismo
El síndrome de Miller-Fisher siempre requiere diagnóstico y tratamiento médico. La terapia médica puede estar respaldada por una serie de medidas de autoayuda.
Como medida más importante, la nicotina y el alcohol deben evitarse durante y antes de la terapia, ya que estas sustancias pueden causar problemas con el lavado de sangre. El médico le dirá al paciente cómo debe comer antes del tratamiento con Plasmaphere y, por lo tanto, permitirá una terapia sin síntomas. Se requiere atención de seguimiento integral después del tratamiento. Además, el paciente debe realizar periódicamente ejercicios de fisioterapia para mejorar las secuencias de movimiento y eliminar las molestias al pararse o caminar. En el contexto de la terapia ocupacional, se tratan principalmente los trastornos de la motricidad fina. El paciente puede apoyar estas medidas en casa realizando ejercicios recomendados por el médico o terapeuta.
En casos severos, la persona afectada también tiene que reaprender procesos y actividades normales como lavarse o vestirse. Aquí, los familiares son especialmente solicitados, que deben permanecer al margen como ayuda de apoyo. Puede ser necesario organizar ayudas como muletas o una silla de ruedas, así como instalaciones para discapacitados.

.jpg)












.jpg)