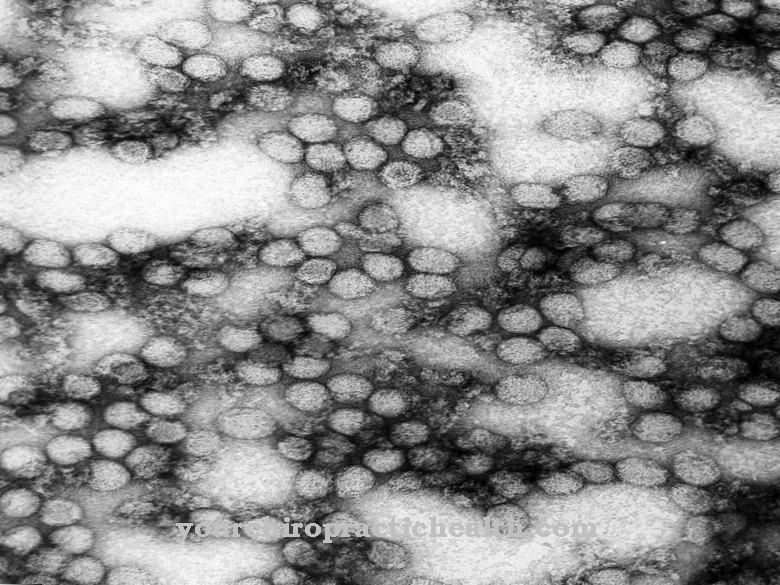
Como Plasmodium falciparum es el nombre de un parásito unicelular que, como patógeno infeccioso, puede causar la enfermedad tropical potencialmente mortal 'Malaria tropica' en humanos.
¿Qué es Plasmodium falciparum?

Plasmodium falciparum pertenece al género Plasmodia dentro del grupo de Apicomplexa y tiene un ciclo de vida muy extenso. El patógeno se diferencia significativamente de los demás patógenos de la malaria en sus propiedades. Para el parásito unicelular, los humanos son los únicos huéspedes naturales.
El Plasmodium falciparum es transmitido por hembras Culicidae (mosquitos) pertenecientes a la familia Anopheles. Después de una infección humana, el patógeno de la malaria primero se multiplica dentro del hígado y luego en el torrente sanguíneo del organismo humano. Debido a la fuerte multiplicación a través de la sangre, a menudo se puede detectar un número muy elevado de parásitos.
Los patógenos de la malaria se adhieren a las paredes celulares de los vasos sanguíneos. Esta propiedad hace que Plasmodium falciparum sea particularmente peligroso, ya que el parásito ha desarrollado mecanismos de acción moleculares especiales para eludir el sistema inmunológico del organismo.
Ocurrencia, distribución y propiedades
El patógeno de la malaria tropica Plasmodium falciparum se encuentra principalmente en las regiones tropicales y en el sur del Sahara. Pero el parásito también se ha asentado en el sur y sudeste de Asia, Papua Nueva Guinea y la cuenca del Amazonas.
Alrededor del 40% de la población mundial vive en regiones con un riesgo de infección significativamente mayor. El parásito también se encontró en la región mediterránea en el siglo XX. En esta zona, España, Italia y los Balcanes se vieron principalmente afectados. También se ha comprobado que el patógeno también está muy extendido en América del Sur. El Plasmodium falciparum probablemente se introdujo desde África a América del Sur a través del comercio de esclavos en el Atlántico y se extendió allí.
En principio, los investigadores dicen que los parásitos de este tipo solo pueden transmitirse dentro de los trópicos hasta una altitud de unos 1500 metros, pero ya se ha demostrado varias veces que la transmisión también es posible a 2600 - 2800 metros.
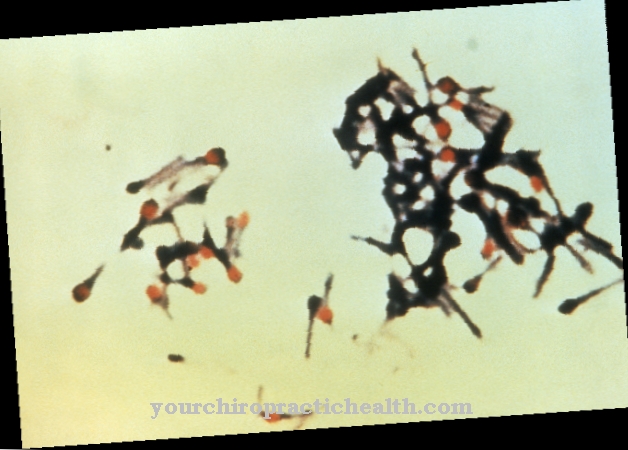
El patógeno de la malaria tropical se multiplica en la sangre del organismo humano, por lo que la parasitemia es un síntoma típico después de una infección. Durante el curso de la enfermedad, los trofocitos en forma de anillo se detectan por primera vez en el hemograma. Con Plasmodium falciparum, estos son más pequeños que con otros patógenos de la malaria. Los gametocitos maduros solo se pueden detectar mucho después de la infección. A menudo, un glóbulo se infecta varias veces.
A medida que avanza la enfermedad, los parásitos crecen y se desarrollan. Los eritrocitos, que tienen formas anulares más antiguas y grandes, aparecen con manchas masónicas después de la tinción en el laboratorio. Las etapas posteriores del desarrollo a menudo solo se ven en pequeñas cantidades en el frotis de sangre. A través del proceso de división, el trofozoíto se convierte más tarde en un esquizonte, que vuelve a agrandarse y llena la mayoría de los glóbulos rojos. Los esquizontes sanguíneos avanzados contienen típicamente 16 merozoitos. Rara vez se pueden detectar gametocitos inmaduros en la sangre periférica.
La característica del Plasmodium falciparum es la forma de hoz de los gametocitos maduros, que solo se observan en el subgénero Laverania en mamíferos infectados con Plasmodia. Los macrogametocitos son muy delgados, el citoplasma puede verse claramente después de la coloración y el núcleo celular es relativamente compacto. Los microgametocitos, por otro lado, tienen forma redonda, el citoplasma no puede diferenciarse tan claramente después de la coloración y el núcleo celular es más grande y menos compacto.
Enfermedades y dolencias
El parásito Plasmodium falciparum es la causa de la enfermedad tropical Malaria tropica. La principal característica de esta enfermedad es la parasitemia. La parasitemia es cuando se puede detectar una acumulación de parásitos en la sangre, incluso si no hay síntomas de una enfermedad. La parasitemia suele ser muy pronunciada y se asocia con síntomas y complicaciones neurológicos.
En el curso de la malaria tropical, pueden ocurrir ataques rítmicos de fiebre; si estos no están presentes, no se puede descartar una infección por Plasmodium falciparum.
Después de la picadura de un mosquito, la malaria tropical tarda un promedio de 12 días en aparecer. Si las sustancias farmacéuticas se toman de manera profiláctica, el tiempo de incubación puede prolongarse significativamente.
Un síntoma característico de la infección por un patógeno de la malaria es la fiebre hemorrágica con sudores y escalofríos. Sin embargo, este síntoma no ocurre en la malaria tropical. Sin embargo, si hay ataques de fiebre, el curso de la infección debe valorarse como de mal pronóstico y, a menudo, tiene complicaciones graves con condiciones comatosas como resultado. El coma y los trastornos de la conciencia con estados de conciencia que cambian repentinamente sin un signo son síntomas neurológicos típicos de la malaria tropical. Sin embargo, alteraciones de la conciencia que cambian lentamente, convulsiones, parálisis e incluso la muerte pueden ser complicaciones.
La cantidad de parásitos en la sangre es siempre decisiva para el diagnóstico. Por tanto, no se puede establecer basándose únicamente en los síntomas. La anemia también es común como resultado de una infección. Cuanto más pronunciada es la infestación de parásitos, más grave es la anemia. La anemia ocurre cuando se destruyen los glóbulos rojos. Además, la destrucción de los glóbulos rojos (hemólisis) conduce a un aumento del nivel de hemoglobina en el torrente sanguíneo. El exceso de hemoglobina se excreta a través de los riñones (hemoglobinuria). Este proceso también se conoce como 'fiebre de aguas negras' y puede causar insuficiencia renal aguda.
La insuficiencia renal conduce a la formación de un edema masivo en las extremidades y el tronco. En casos raros, también se puede formar edema dentro de los pulmones. Además, la degradación de los glóbulos rojos infectados puede provocar un agrandamiento del bazo. En el caso de una hiperplasia pronunciada del bazo, puede producirse un ligero daño tisular o incluso una rotura completa del bazo.





.jpg)



.jpg)