los Hiperamonemia se caracteriza por una mayor concentración de amoníaco en la sangre. Los defectos congénitos del ciclo de la urea y ciertas enzimas, así como las enfermedades hepáticas graves, son posibles causas. Si no se trata, el trastorno puede provocar daños cerebrales graves o incluso la muerte.
¿Qué es la hiperamonemia?

© fadzeyeva - stock.adobe.com
Hiperamonemia es el término científico para un aumento de la concentración sérica de amoníaco en la sangre. El amoníaco se produce durante la descomposición de los aminoácidos. En el llamado ciclo de la urea, el amoníaco libre está obligado a formar urea.
Luego, la urea no tóxica se excreta en la orina. Sin embargo, si se producen alteraciones en el ciclo de la urea debido a enzimas defectuosas, el amoníaco formado a menudo no se puede convertir en urea. Luego, el amoníaco se acumula en la sangre y, a menudo, causa daños irreversibles, especialmente en el cerebro.
Cualquier forma de hiperamonemia puede producir los síntomas de la encefalopatía hepática. Esta enfermedad siempre es el resultado de la hiperamonemia. Aunque la encefalopatía hepática siempre se describe en el contexto de insuficiencia hepática grave, la hiperamonemia que realmente la desencadena también puede tener otras causas.
causas
Hay muchas causas de hiperamonemia. Es simplemente un síntoma de una enfermedad subyacente y, a menudo, es el resultado de un trastorno genético del ciclo de la urea. El ciclo de la urea está controlado por varias enzimas, cuya falla o falla puede inhibir la síntesis de urea no tóxica a partir del amoníaco.
Estas enzimas incluyen ornitina transcarbamilasa, carbamoil fosfato sintetasa I, argininosuccinato sintasa, argininosuccinato liasa, N-acetilglutamato sintetasa (NAGS) y arginasa 1. La ornitina transcarbamilasa es la más frecuentemente afectada. La ornitina transcarbamilasa cataliza la conversión de ornitina en citrulina.
Si esta reacción se interrumpe, el amoníaco se acumula en la sangre. La falla de las otras enzimas presentadas también interferiría con la descomposición del amoníaco. Estos defectos son un poco menos comunes. Por ejemplo, la carbamoil fosfato sintetasa I cataliza la adición de amoniaco, ATP y dióxido de carbono al carbamoil fosfato.
La argininosuccinato sintasa es responsable de convertir la citrulina y el aspartato en argininosuccinato. El argininosuccinato a su vez sirve como material de partida para la síntesis de arginina, que controla directamente la formación de urea a partir del amoníaco. La enzima argininosuccinato liasa cataliza la descomposición del argininosuccinato en fumarato y arginina.
La arginasa 1 controla el paso final del ciclo de la urea con la descomposición de la arginina en urea y ornitina. Si bien el defecto de la ornitina transcarbamilasa se hereda de manera ligada al cromosoma X, todos los demás defectos enzimáticos siguen una herencia autosómica recesiva. También existen trastornos metabólicos fuera del ciclo de la urea que pueden provocar hiperamonemia.
Estos incluyen acidurias orgánicas, que provocan la acumulación de ácidos orgánicos. Estos intermediarios metabólicos tóxicos, a su vez, interrumpen el ciclo de la urea. Las enfermedades hepáticas graves también son posibles causas secundarias de hiperamonemia, ya que el amoníaco se convierte en urea en el hígado.
Síntomas, dolencias y signos
Los síntomas de la hiperamonemia difieren según la edad de aparición. En los recién nacidos, el curso es potencialmente mortal con la aparición de mala bebida, hipotensión y letargo. Si la enfermedad solo ocurre en la infancia, es menos aguda con letargo y retraso del crecimiento.
Cuando se manifiesta por primera vez en la niñez hasta la pubertad, el retraso mental, los trastornos de la coordinación del movimiento, los problemas de aprendizaje, los dolores de cabeza y los vómitos están en primer plano. En general, la aparición de hiperamonemia corresponde a los síntomas de la encefalopatía hepática.
La encefalopatía hepática descrita en relación con la insuficiencia hepática grave se manifiesta en un espectro que va desde síntomas clínicos leves hasta coma. En la primera etapa se producen trastornos de concentración, cambios de humor, somnolencia y trastornos de la motricidad fina, entre otros.
El estadio II se caracteriza por un aumento de la somnolencia, trastornos motores del habla, apatía y desorientación. En el estadio III, el paciente normalmente duerme de forma permanente, pero aún puede despertarse. El habla inconexa del despertar y el aumento de la tensión muscular también pertenecen a esta etapa. El estadio IV se caracteriza por un coma hepático (coma hepático).
Diagnóstico y curso de la enfermedad
La hiperamonemia se puede diagnosticar por la aparición de síntomas de encefalopatía hepática. Entre otras cosas, una tomografía computarizada del cráneo se utiliza para el diagnóstico diferencial de un accidente cerebrovascular o una prueba de azúcar en la sangre para descartar una hipoglucemia. También se determina el amoníaco en la sangre.
Complicaciones
Sin tratamiento, la hiperamoniemia puede causar graves daños al paciente, que en el peor de los casos puede llegar a provocar la muerte. El principal resultado de la hiperamoniemia es la debilidad por beber. Esto generalmente resulta en deshidratación, que generalmente tiene un efecto muy negativo en el cuerpo del paciente.
Además, se produce un retraso mental, por lo que la persona afectada puede depender de la ayuda de otras personas en la vida cotidiana. Los procesos del pensamiento también se ven restringidos y dificultados por la enfermedad. Se producen vómitos, náuseas y dolor de cabeza. La coordinación y todos los movimientos también se ven perturbados y ya no se pueden realizar fácilmente.
La persona puede perder el conocimiento o incluso entrar en coma. También se producen trastornos del habla y trastornos de la concentración. La calidad de vida está extremadamente limitada por las quejas. Si no se trata la hiperamonemia, la esperanza de vida se reduce y el paciente muere prematuramente.
El tratamiento no conduce a más complicaciones y se lleva a cabo con la ayuda de medicamentos. Los síntomas pueden limitarse relativamente bien. Sin embargo, es posible que la hiperamonemia ya haya causado un daño irreversible.
¿Cuándo deberías ir al médico?
Los recién nacidos y los niños pequeños que se niegan a comer deben consultar a un médico lo antes posible. Si hay una negativa a suministrar leche materna o una fórmula infantil sustituta, existe un motivo de preocupación. Se necesita un médico en caso de pérdida de peso, piel pálida o producción insuficiente de saliva. En el curso posterior, sin atención médica, existe el riesgo de un suministro insuficiente del organismo y, por lo tanto, la muerte prematura del recién nacido. Si el niño muestra problemas de comportamiento, está letárgico o si los movimientos de las extremidades no están coordinados, se debe consultar a un médico.
Si hay fluctuaciones en el estado de ánimo, cansancio severo y una necesidad muy intensa de sueño, se debe realizar un chequeo. Si se encuentra un aumento de la tensión en los músculos, esto debe controlarse médicamente. Si los músculos no se pueden aflojar incluso estando acostado o durmiendo ligeramente, se debe consultar a un médico. Si el niño está en coma, llame a una ambulancia, ya que es una emergencia. Si el niño se nota con trastornos de la motricidad fina o problemas de coordinación, se debe consultar a un médico. En caso de pérdida del conocimiento o apatía, se debe consultar a un médico inmediatamente. Los niños que ya pueden hablar deben ser presentados a un médico tan pronto como su pronunciación esté sujeta a interrupciones o su capacidad lingüística disminuya.
Doctores y terapeutas en su área
Tratamiento y Terapia
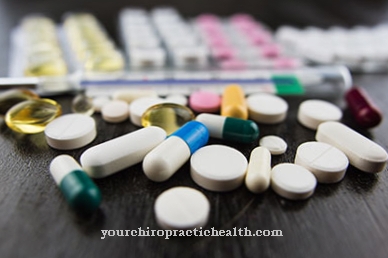
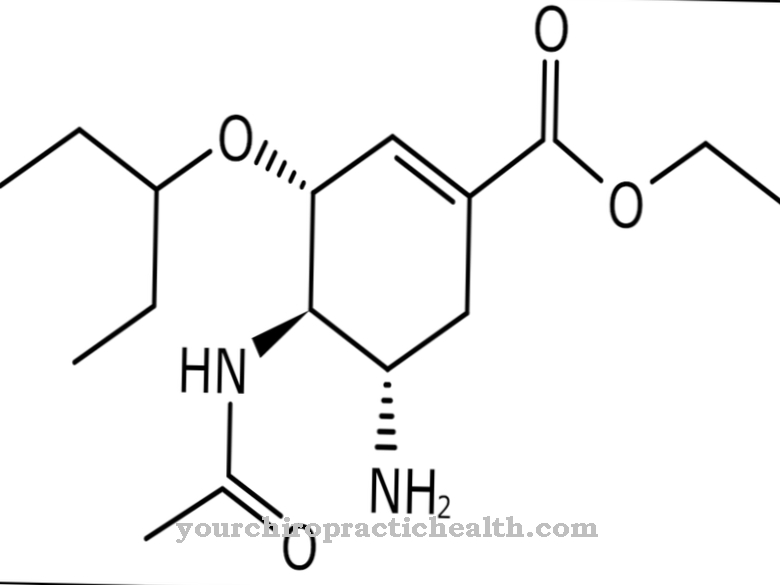
En caso de hiperamonemia aguda, se deben tomar medidas urgentes. Para ello es necesario detener inmediatamente la ingesta de proteínas durante dos días. Además, esto incluye realizar una infusión de azúcar, administrar insulina y agregar arginina y carnitina.
Para desintoxicar la sangre se utilizan diversos fármacos como el acetato de fenilo, el butirato de fenilo o el benzoato. Los diuréticos aumentan la excreción de orina. En algunos casos también se debe realizar diálisis. También se administra lactulosa, un disacárido.
Con la ayuda de bacterias intestinales, este carbohidrato se descompone en lactato y acetona. El ambiente intestinal ácido resultante asegura la unión del amoníaco a las sales de amonio. Para el tratamiento a largo plazo de la hiperamonemia en caso de defectos enzimáticos, se debe seguir una dieta baja en proteínas de forma permanente.
Además, es necesaria la administración de clorhidrato de arginina, citrulina o lisina. Si la hiperamonemia es el resultado de una enfermedad hepática, por supuesto, debe tratarse.
Outlook y pronóstico
La perspectiva de una cura para la hiperamonemia está relacionada con el uso del tratamiento y la enfermedad subyacente. Con la terapia con medicamentos, la sangre se desintoxica. Esto alivia las molestias y mejora la salud del paciente. Si se rechaza el tratamiento, el pronóstico es malo. En casos graves, la actividad cerebral puede verse afectada permanentemente. Además, la persona en cuestión está amenazada de muerte prematura.
El pronóstico mejora con el tratamiento y generalmente no hay curabilidad. La atención médica iniciada depende de la causa de los síntomas. Los síntomas pueden aliviarse en el caso de una enfermedad genética subyacente. En la terapia a largo plazo, el ciclo de la urea se controla y regula. Esto conduce a una mejora en el estado general de salud y una disminución de las quejas existentes. Dado que el defecto genético no se puede cambiar por razones legales, no existe una cura permanente. Tan pronto como el tratamiento se interrumpe o se termina a petición suya, los trastornos del ciclo de la urea regresan.
En estado agudo, el paciente recibe cuidados médicos intensivos. Esto mejora la salud del paciente, pero no es suficiente para curarlo. Si hay daño en los órganos, el organismo también debe recibir apoyo médico a largo plazo para que la sangre se pueda limpiar adecuadamente.
prevención
Las crisis graves de hiperamoniemia congénita pueden evitarse siguiendo una dieta de por vida con alimentos bajos en proteínas. Sin embargo, no hay ninguna recomendación para prevenir la enfermedad si el ciclo de la urea se interrumpe porque es genético.
En caso de aparición familiar, se ofrece asesoramiento genético. Sin embargo, las causas no genéticas de la hiperamonemia se pueden prevenir mediante un estilo de vida saludable y evitando el alcohol.
Cura postoperatoria
Como regla general, la persona afectada de hiperamonemia no tiene o tiene muy pocas medidas y opciones de atención de seguimiento disponibles. La persona afectada depende principalmente de un diagnóstico temprano con tratamiento posterior para que no haya más complicaciones o quejas. Una detección precoz con un tratamiento posterior siempre tiene un efecto muy positivo en el curso de la enfermedad.
La hiperamonemia puede reducir la esperanza de vida si la enfermedad se reconoce tarde o no se trata. Los afectados dependen de tomar medicamentos con hiperamonemia. Es importante asegurarse de que se tome con regularidad y, sobre todo, que se tome correctamente para que los síntomas se puedan tratar correctamente. Si tiene alguna pregunta o pregunta, siempre debe comunicarse primero con un médico.
Los exámenes regulares del cuerpo también son muy importantes en esta enfermedad para prevenir daños en los órganos internos o detectarlos temprano. Un estilo de vida saludable con una dieta saludable también puede tener un efecto positivo en el curso de la enfermedad. En muchos casos, los afectados por la enfermedad dependen del cuidado y la ayuda de familiares y familiares.
Puedes hacerlo tu mismo
Si hay hiperamonemia aguda, la ingesta de proteínas debe interrumpirse inmediatamente. Dependiendo del tratamiento médico, se debe cambiar la dieta para evitar una nueva reacción. El médico recomendará una dieta baja en proteínas que debe mantenerse durante al menos dos o tres meses después del diagnóstico.
Al mismo tiempo, está indicada la terapia con varios medicamentos desintoxicantes. Esto puede ser apoyado por la persona enferma mediante una hidratación regular. Además, debe evitarse temporalmente la actividad física. El reposo y el reposo en cama son importantes, especialmente en las primeras una o dos semanas después del diagnóstico.
Si la hiperamonemia se produce como resultado de una enfermedad hepática, se deben evitar los estimulantes. Además, se debe tratar la enfermedad subyacente. La enfermedad subyacente generalmente se trata con medicamentos, pero en algunos casos es necesario un tratamiento quirúrgico. Después de una operación en el hígado, el cuerpo está muy débil. El paciente tiene que pasar unos días en el hospital y luego debe curarse en casa. Las visitas periódicas al consultorio del médico garantizan un seguimiento estrecho y un tratamiento específico de las molestias agudas.

.jpg)


.jpg)
.jpg)
.jpg)





.jpg)
.jpg)



.jpg)