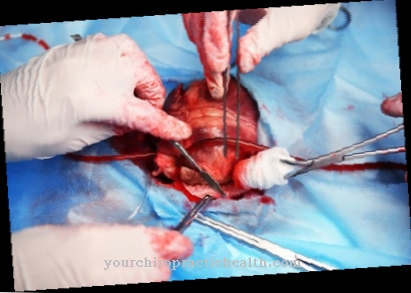
UNA Injerto de piel Se utiliza para quemaduras, quemaduras químicas o úlceras para cubrir la piel dañada. La piel utilizada proviene del mismo paciente. Por lo general, se toma del muslo, el estómago o la espalda. El objetivo es tratar las heridas que, por su tamaño, no cicatrizan con medidas conservadoras.
¿Qué es el injerto de piel?

El injerto de piel es el procedimiento de cirugía plástica más común. Para que la herida sea tratada de esta manera, por un lado debe estar libre de bacterias y otros patógenos y, por otro lado, debe haber áreas de piel disponibles que sean adecuadas para un trasplante. El tejido sano es un requisito previo.
Numerosas operaciones han demostrado que el resultado se percibe más estéticamente cuando la piel trasplantada está lo más cerca posible de la lesión real. Si las operaciones y otros medicamentos ya no pueden resolver la herida, se debe realizar un injerto de piel en un corto período de tiempo. Esto puede prevenir el desarrollo de infecciones.
Normalmente, el cuerpo puede curar por sí solo cualquier daño en la piel. Sin embargo, una vez que la herida ha alcanzado cierto tamaño, es un proceso que lleva mucho tiempo y es susceptible a las bacterias. La piel en sí misma es una parte importante del cuerpo humano, por un lado, es el órgano más grande y, por otro, protege al organismo del calor, la suciedad y la presión.
Función, efecto y objetivos
Existen diferentes métodos para trasplantar áreas de piel. Los trasplantes de piel de espesor total y de espesor parcial se utilizan con especial frecuencia. Ambos se basan inicialmente en tejido de un donante de la misma persona que tiene una lesión a gran escala. Si esta no tiene áreas de piel sanas, también se pueden trasplantar células de otras personas.
En tal caso, se trata de injertos de piel extraños. A más tardar, cuando el 70 por ciento de la superficie de la piel está dañada, ya no es posible eliminar las áreas de su propia piel. La piel tiene varias capas: piel superior (epidermis), piel de cuero (dermis) y tejido subcutáneo (subcutis). Los médicos extirpan la epidermis y la dermis como parte de un trasplante de piel de espesor total. Los apéndices de la piel permanecen intactos. Estos son, por ejemplo, los folículos pilosos y las glándulas sudoríparas. En comparación con los injertos de piel de espesor parcial, se eliminan áreas que son relativamente gruesas.
Una vez que se ha eliminado el tejido, la herida debe cerrarse. En la mayoría de los casos, se usa una sutura para esto. La curación de la región de extracción a menudo resulta en cicatrices. No es adecuado para ningún otro injerto de piel después de la primera extracción. Los injertos de piel de espesor total se utilizan especialmente para heridas pequeñas y profundamente asentadas. El resultado se percibe como mejor que el de un injerto de piel de espesor parcial, tanto estética como funcionalmente. El injerto de piel de espesor parcial se limita a la epidermis y la dermis superior. Su grosor es de aproximadamente 0,25 a 0,5 milímetros. En el caso de un injerto de piel de espesor parcial, la región de la extirpación suele curarse en 2 a 3 semanas. La misma área se puede usar para varias operaciones al mismo tiempo; no se desarrolla ninguna cicatriz en el proceso de curación posterior.
Si bien los injertos de piel de espesor total solo son adecuados para heridas que están libres de bacterias y tienen un buen riego sanguíneo, la existencia de tales requisitos no es obligatoria para un injerto de piel de espesor parcial. Otro método consiste en hacer crecer su propia piel y algunas células se extraen del paciente. Sobre esta base, se puede cultivar un colgajo de piel en un laboratorio. Este procedimiento tarda entre 2 y 3 semanas y, por lo tanto, no puede utilizarse en accidentes agudos que requieran una acción rápida.
Durante la operación en sí, el área sana de la piel se fija con clips, suturas o pegamento de fibrina. Para que la secreción de la herida drene, el tejido debe cortarse en algunos lugares. La operación finaliza con la aplicación de un vendaje compresivo e inmovilización. Esto es particularmente importante para permitir que la piel crezca junta correctamente.
Riesgos, efectos secundarios y peligros
Los trasplantes obtenidos del receptor no presentan riesgo de rechazo. Sin embargo, existen algunos riesgos que deben tenerse en cuenta. Después de una operación, las bacterias u otros patógenos pueden acumularse en el área del área recién cosida y desencadenar una infección. Las infecciones pueden ocurrir con los trasplantes de piel autólogos, así como con los trasplantes de piel extraña.
No se puede descartar sangrado durante o después de la operación. Además, pueden surgir trastornos de curación o retraso en el crecimiento. Por lo general, se desarrollan si la herida no recibió un suministro de sangre adecuado durante la operación. Si el médico tratante no ha aplicado o suturado el trasplante de manera óptima, esto puede resultar en más retrasos en el crecimiento debido a que el contacto entre la piel y el trasplante puede romperse. Una vez completada la curación, no se puede excluir la aparición de entumecimiento en el área trasplantada.
Si se ha realizado un trasplante de área grande, el movimiento del paciente puede verse restringido por las cicatrices. Además, en algunos casos se puede observar la falta de crecimiento del cabello. El nivel de riesgo individual depende en última instancia de varios factores. Estos incluyen sobre todo la edad del paciente así como todas las enfermedades secundarias y condiciones que provocan una cicatrización más o menos buena de las heridas. En consecuencia, el riesgo aumenta, especialmente en personas mayores de 60 años y niños pequeños. Se aplica más precaución a los diabéticos, los trastornos inmunitarios, la anemia y las infecciones crónicas.


.jpg)