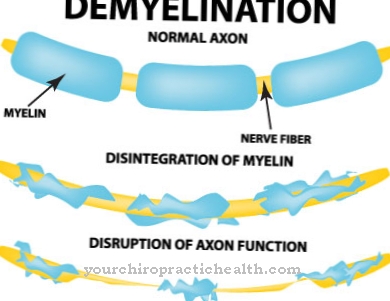
A un anemia aplásica ocurre cuando la función de la médula ósea se ve afectada. Hay escasez de glóbulos rojos, glóbulos blancos y glóbulos.
¿Qué es la anemia aplásica?

© Henrie - stock.adobe.com
La anemia aplásica ocurre cuando hay una deficiencia de glóbulos rojos, leucocitos y plaquetas debido a una disfunción de la médula ósea. Esta severa reducción de todas las células sanguíneas también se denomina Pancitopenia designado. La pancitopenia incluye leucopenia, anemia y trombocitopenia.
Cada año, alrededor de dos personas por millón de habitantes desarrollan anemia aplásica. Es una enfermedad muy rara. La anemia aplásica puede desencadenarse por medicamentos, infecciones y toxinas. La anemia es muy rara vez congénita.
causas
La anemia de Fanconi y el síndrome de Diamond-Blackfan son ejemplos de anemia aplásica congénita. La anemia de Fanconi es una enfermedad hereditaria autosómica recesiva. Se basa en una rotura de cromosomas. El síndrome de Diamond-Blackfan también se hereda. Aquí los cromosomas 19 y 8 llevan genes mutados.
Sin embargo, las formas adquiridas de anemia aplásica son más frecuentes. En más del 70 por ciento de los casos, se desconoce la causa. El 10 por ciento de las anemias aplásicas son causadas por fármacos. Los posibles desencadenantes incluyen medicamentos antiinflamatorios no esteroideos o medicamentos antiinflamatorios no esteroideos (AINE), fencilbutazona, felbamato de colchicina, alopurinol, medicamentos antitiroideos, sulfonamina, suplementos de oro y fenitoína.
Otro diez por ciento de los casos se debe a intoxicación química con pentaclorofenol, lindano o benceno. La radiación ionizante, por ejemplo, como parte de la radioterapia para el cáncer, puede causar anemia aplásica. El cinco por ciento de las anemias son causadas por virus. Los virus como el parvovirus B19 y el virus de Epstein-Barr pueden ser desencadenantes.
Se discute si la mayoría de los casos idiopáticos, es decir, los casos sin una causa identificable, pueden atribuirse a un virus desconocido. Dado que la mayoría de los pacientes no desarrollan anemia aplásica a pesar de una infección viral o de tomar medicamentos, se comenta una predisposición genética.
Según hipótesis más recientes, noxas exógenas como sustancias químicas, fármacos o virus conducen a una reacción autoinmunológica de los linfocitos T contra las células madre formadoras de sangre de la médula ósea cuando existe una determinada disposición genética.
Síntomas, dolencias y signos
Los síntomas de la anemia aplásica están determinados por la falta de glóbulos rojos, plaquetas y glóbulos blancos. Debido a la falta de glóbulos rojos, los pacientes afectados se sienten cansados. Sufren de dolores de cabeza, pérdida de peso, náuseas y dificultad para concentrarse.
Tienen dificultad para respirar durante el ejercicio. La frecuencia cardíaca aumenta (taquicardia). Ocasionalmente se producen mareos. Debido a la falta de glóbulos blancos, la función del sistema inmunológico está severamente restringida. La susceptibilidad a las infecciones aumenta drásticamente. La mucosa oral y faríngea del paciente presenta numerosas ulceraciones.
La inflamación necrotizante de las encías también es típica de la anemia aplásica. Pueden ocurrir infecciones graves con el tiempo. Por ejemplo, se desarrolla una neumonía grave, de la cual los pacientes apenas se recuperan. En el peor de los casos, se produce sepsis. Los patógenos penetran en el torrente sanguíneo y se desarrolla una infección generalizada.
Las principales bacterias responsables son Escherichia coli, Staphylococcus aureus y bacterias de los géneros Klebsiella, Serratia o Enterobacter. El síntoma principal de la sepsis es intermitente a fiebre alta. Además, hay respiración rápida, vómitos, escalofríos y presión arterial baja. Con la sepsis hay un shock potencialmente mortal.
Las plaquetas suelen ser las responsables de la coagulación de la sangre. La falta de plaquetas conduce a una mayor tendencia a sangrar. Los pacientes desarrollan grandes hematomas incluso con pequeñas lesiones por impacto. Además, se hace visible el sangrado puntiforme en la piel, las llamadas petequias. En las mujeres, la diátesis hemorrágica se manifiesta como un período menstrual prolongado.
Diagnóstico y curso
Los síntomas clínicos proporcionan las primeras indicaciones de anemia aplásica. Si se sospecha anemia aplásica, se realiza un análisis de sangre de laboratorio. El hemograma muestra un número reducido de reticulocitos. Los reticulocitos son un precursor de los glóbulos rojos. Una deficiencia indica un deterioro de la función de la médula ósea. Debido a la falta de glóbulos rojos, aumenta el nivel de ferritina sérica. Esto significa que aumenta el hierro almacenado en el suero.
La hormona eritropoyetina también se encuentra en cantidades aumentadas en el suero sanguíneo y también en la orina. La eritropoyetina es producida por los riñones para estimular la formación de sangre. Se puede realizar una biopsia de médula ósea para ayudar a hacer el diagnóstico de anemia aplásica. Hay pocas o ninguna célula que produzca glóbulos rojos en la muestra de tejido que se toma. La médula ósea es rica en grasas y baja en células.
Si la enfermedad es grave, solo se puede encontrar plasma sanguíneo y linfocitos en la médula ósea. Si se sospecha anemia aplásica, siempre se realiza un historial médico cuidadoso. Esta es la única forma de descartar que la anemia se deba al uso de medicamentos.
Complicaciones
La anemia aplásica es una afección potencialmente mortal que puede tener muchas complicaciones. Si no se trata, las perspectivas son muy malas. Más de dos tercios mueren en poco tiempo. Sin embargo, después de un tratamiento exitoso, las posibilidades de poder llevar una vida normal aumentan nuevamente. Sin embargo, la edad y el recuento de granulocitos juegan un papel importante en la evaluación de las posibilidades de recuperación.
El tratamiento será positivo para la mayoría de los pacientes sometidos a un alotrasplante de células madre hematopoyéticas. Incluso si no hay hermanos disponibles y las células madre se extraen de un donante no familiar, es posible una recuperación completa. Sin embargo, en aproximadamente una cuarta parte de todos los casos hay complicaciones graves, a menudo con consecuencias fatales.
Las perspectivas de un futuro saludable también son buenas para los pacientes que son tratados con métodos inmunosupresores. Cuatro quintos sobrevivieron a la enfermedad. Sin embargo, la mitad de estos pacientes todavía tienen que someterse a un trasplante porque no responden al tratamiento, sufren una recaída o tienen que afrontar una enfermedad secundaria más adelante. Dado que este no es un tratamiento inofensivo, se deben seguir estrictamente los exámenes de seguimiento de por vida. Solo así se pueden excluir los efectos a largo plazo.
¿Cuándo deberías ir al médico?
El dolor de cabeza, las náuseas, el cansancio o la pérdida de peso pueden ser anemia aplásica, que debe ser aclarada y tratada por un médico. Otras señales de advertencia son un rendimiento deficiente y problemas circulatorios, así como hemorragias e infecciones de tejidos. Si se presentan más de estos síntomas, se debe consultar a un médico de inmediato.
Si bien la anemia aplásica es extremadamente rara, progresa rápidamente cuando ocurre. La anemia más común, es decir, la anemia clásica, debe diagnosticarse inmediatamente debido a sus riesgos para la salud y tratarse si es necesario. Por tanto, es aconsejable consultar a un médico tan pronto como aparezcan los primeros síntomas de anemia.
La visita al médico de cabecera o al neurólogo es especialmente urgente si existen otras enfermedades como molestias estomacales e intestinales, trastornos nerviosos o cambios mentales. Debe examinarse cualquier decoloración de la piel. Lo mismo se aplica a los cambios en la lengua y las uñas, así como a los síntomas generales como palpitaciones, dificultad para respirar y posibles desmayos.
Si hay sangre en las heces u orina, se debe visitar el hospital más cercano de inmediato para obtener más aclaraciones. Allí se puede determinar si se trata de anemia aplásica o anemia simple. Detectadas desde el principio, ambas formas pueden tratarse bien.
Doctores y terapeutas en su área
Tratamiento y Terapia
En la anemia aplásica, el primer paso es la terapia sintomática con transfusiones de sangre. Estos contienen concentrado de glóbulos rojos y plaquetas. Las infusiones están destinadas a contrarrestar la anemia y la trombocitopenia. Se administran antibióticos para tratar infecciones. Además, se utilizan antibióticos de amplio espectro para prevenir nuevas infecciones.
Dado que existe una mayor tendencia a sangrar debido a la deficiencia de plaquetas, los pacientes deben cuidarse solos. Siempre se debe prevenir el sangrado. Para evitar una mayor destrucción de la médula ósea, los pacientes reciben inmunosupresores. Aquí se utilizan sustancias medicinales como la cortisona o la ciclosporina. Se puede realizar una terapia con globulina anti-linfocitos T. El trasplante de células madre se puede realizar como terapia definitiva. Dependiendo del donante, la tasa de curación supera el 70 por ciento.
Outlook y pronóstico
La anemia aplásica tiene un pronóstico desfavorable. Sin atención médica, más de 2/3 de los enfermos mueren en las primeras semanas o meses de vida. En el caso de la enfermedad hereditaria, el organismo no puede mejorar su bienestar con sus propios medios. Esto hace que la fuerza física disminuya y se produzca la muerte del niño.
El tratamiento médico puede mejorar la probabilidad de supervivencia del paciente. Sin embargo, existe un mayor riesgo de muerte. Si el organismo está severamente debilitado, las propias posibilidades del cuerpo son insuficientes. El pronóstico mejora en pacientes con un sistema inmunológico estable y sin otras enfermedades.
Sin embargo, no existe cura para la anemia aplásica con las pautas médicas actuales. Por razones legales, los investigadores y científicos no pueden intervenir activamente en la genética humana. Por lo tanto, los profesionales médicos se enfocan en brindar atención básica al paciente para que pueda vivir con la enfermedad.
Si el tratamiento se interrumpe o suspende, la probabilidad de supervivencia se reduce drásticamente. La forma de vida también debe adaptarse a las necesidades del cuerpo. El sangrado debe evitarse por completo en la medida de lo posible. El paciente no debe correr riesgos innecesarios ya que siempre existe el riesgo de perder la vida en un accidente o caída.
prevención
Dado que generalmente se desconoce la predisposición genética, la anemia aplásica solo se puede prevenir con gran dificultad.
Cura postoperatoria
Con esta anemia, la atención de seguimiento solo es posible en un grado muy limitado. En cualquier caso, el paciente depende de un tratamiento médico permanente, ya que si no se trata esta enfermedad puede provocar la muerte del interesado. En la mayoría de los casos, la anemia hace que las personas dependan de las transfusiones de sangre.
También suele ser necesario tomar antibióticos y otros medicamentos. Se debe tener cuidado para asegurarse de que se tome con regularidad, aunque los padres también deben controlar la ingesta de sus hijos. Al tomar antibióticos, también se debe evitar el alcohol, de lo contrario su efecto se debilitará. En general, no se puede predecir si se logrará una cura completa en esta anemia.
En los muy pequeños o en los niños, este tipo de anemia también puede ser fatal. También se debe prevenir el desarrollo de depresión.
Puedes hacerlo tu mismo
Los pacientes con anemia aplásica padecen una enfermedad potencialmente mortal, por lo que las medidas de autoayuda no son el foco. Por el contrario, los afectados contactan a un médico o médico de urgencias inmediatamente después de registrar los primeros síntomas de la enfermedad. El inicio del tratamiento a menudo tiene un efecto decisivo en el curso y el pronóstico posteriores.
Suele ser necesaria una estancia hospitalaria en una clínica, y los pacientes reciben transfusiones, por ejemplo. Durante todo el período de tratamiento, el descanso físico es fundamental para los afectados. La tendencia al sangrado aumenta enormemente, de modo que incluso pequeñas lesiones o golpes pueden causar complicaciones.
Los pacientes enfermos suelen recibir antibióticos para evitar diversas infecciones. Las defensas físicas naturales se ven reducidas significativamente por la enfermedad, por lo que los afectados evitan el contacto con un gran número de personas. Esto a menudo afecta las reglas de visita al hospital, que los pacientes siguen estrictamente.
El tratamiento exitoso de la afección no significa que no haya más complicaciones. Es por eso que los pacientes suelen tener exámenes de seguimiento durante el resto de sus vidas para verificar el estado de salud después de la enfermedad y tratar cualquier queja rápidamente. Dado que los pacientes suelen estar muy débiles, no está indicado el ejercicio intensivo durante algún tiempo después de la terapia.

.jpg)
.jpg)