rabia, Rabia o Lyssa es una enfermedad infecciosa mortal causada por virus. La mayoría de las veces, la rabia se transmite a los humanos a través de animales salvajes como zorros, martas y murciélagos. Sin embargo, no pocas veces también de perros o gatos salvajes infectados. Sin vacunación y tratamiento contra la rabia, la enfermedad es 100% fatal.
¿Qué es la rabia?

rabia es una enfermedad infecciosa que se transmite principalmente por animales infectados como zorros o perros. Sin embargo, la rabia en sí es provocada por los denominados virus de la rabia. Además de los perros y los zorros, las martas, los tejones y los murciélagos también pueden transmitir la rabia a los humanos en Alemania.
Dado que la rabia se combate sistemáticamente en Alemania, la probabilidad de ser infectado por un animal infectado ha disminuido significativamente en los últimos años. Sin embargo, ocurren infecciones ocasionales. El período de incubación de la rabia está indicado por la investigación de tres a ocho semanas. Al mismo tiempo, el brote de la enfermedad también depende de la cantidad de virus transmitido.
La rabia es de declaración obligatoria en Alemania y debe ser tratada inmediatamente por un médico, ya que la enfermedad puede ser fatal si no se trata. En la propia Alemania, solo ocurren hasta tres casos de rabia por año. En India, sin embargo, 15.000 y en China alrededor de 5.000. Por lo tanto, los viajeros a estos países deben pensar en una vacuna contra la rabia y buscar el consejo de un médico.
causas
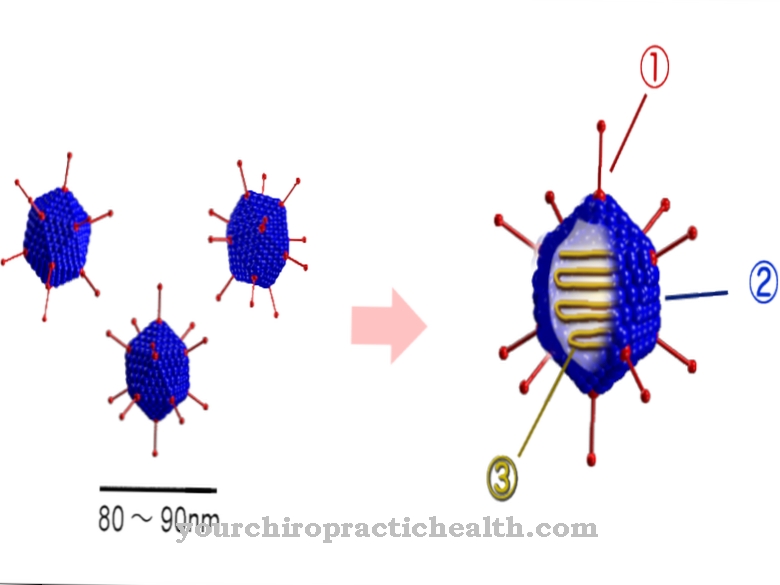
Las causas de la rabia se puede encontrar en los virus de la rabia, que pertenecen a los virus rabdo. La transmisión o infección de la rabia se produce principalmente a través de infecciones de heridas, como mordeduras, pero también a través de la saliva de animales o humanos infectados.
El virus luego se propaga en los músculos inmediatamente afectados de la herida y luego continúa multiplicándose a través de los nervios hasta el cerebro.
Aquí, a su vez, ingresan a las glándulas salivales, como el páncreas, donde pueden transmitirse a través de la saliva, los jugos digestivos y el sudor.
Síntomas, dolencias y signos
Los síntomas de la enfermedad de la rabia se pueden dividir en tres etapas. En la primera etapa, la etapa prodrómica, los signos de la enfermedad de la rabia son inespecíficos. Los pacientes se quejan de dolor de cabeza y de estómago, y se desarrolla fiebre, que puede aumentar considerablemente a medida que avanza la enfermedad. Los vómitos y la diarrea son otros síntomas comunes.
Si la rabia se transmitió a través de una picadura, la herida alrededor del sitio de la picadura puede picar. En el curso posterior, se observa una mayor irritabilidad del paciente. Los afectados suelen ser sensibles al agua, la luz, las corrientes de aire y el ruido. La segunda etapa se llama etapa de excitación. En esta etapa, el cerebro del paciente afectado ya está afectado y los síntomas de la primera etapa se acompañan de signos neurológicos de enfermedad.
Los pacientes desarrollan un miedo intenso, incluso de pánico, al agua, que también se desencadena por ruidos del agua como susurros o salpicaduras y tragar su propia saliva. Por tanto, muchos pacientes ya no tragan; la laringe puede sufrir calambres y la saliva puede salir de la boca. En casos atípicos, en la segunda fase aparecen síntomas como convulsiones, confusión, agresión y alucinaciones.
En la tercera etapa, la etapa de parálisis, se produce cada vez más parálisis en la enfermedad de la rabia, como resultado de lo cual el paciente cae en coma. Los síntomas de la parálisis afectan a todos los músculos y afectan la respiración.
Curso de la enfermedad
El curso de la rabia depende de la detección temprana de la enfermedad. Si la persona infectada recibe tratamiento inmediatamente después de la mordedura de un animal infectado con rabia, las posibilidades de recuperación son buenas y las complicaciones son bastante raras.
Sin embargo, si el cerebro está infectado por el virus de la rabia y aparecen los síntomas típicos de la rabia, la enfermedad ya no es curable. La muerte ya no se puede evitar y solo se puede retrasar mediante la medicina intensiva. Hasta ahora, solo ha habido un caso en todo el mundo en el que un paciente sobrevivió a la rabia.
Complicaciones
Una infección de rabia que ya se ha extendido al cerebro siempre trae la muerte como complicación. Por lo general, todas las complicaciones de la rabia pueden evitarse mediante la vacunación inmediatamente después de una posible exposición. La tasa de mortalidad por rabia anidada es casi del 100 por ciento. Por tanto, es necesario acudir rápidamente al médico o al hospital tras una mordedura de un animal que tiende a estar enfermo.
Por ejemplo, después de que la rabia se ha extendido por el cuerpo, puede matar a la persona de varias formas. La complicación más común que conduce a la muerte es un coma incipiente con insuficiencia respiratoria. Pero también un infarto cerebral, meningitis, encefalitis y muchos otros síntomas de la enfermedad conducen a la muerte. Las otras complicaciones son las convulsiones, la aparición de hidrofobia o fotofobia, una enorme salivación y otras características de una inflamación.
El curso de un brote de rabia a menudo no se trata adecuadamente, ya que la parálisis y la depresión respiratoria en particular sugieren una enfermedad del síndrome de Guillain-Barré. En consecuencia, el paciente moribundo no recibe tratamiento inmediato de acuerdo con su enfermedad (paliativo). Además, si tiene el síndrome de Guillain-Barré, no es necesaria ninguna protección contra la infección de otras personas, lo que aumenta la probabilidad de transmisión de la rabia.
¿Cuándo deberías ir al médico?
La rabia es una enfermedad grave que requiere atención médica en cualquier caso. Siempre se debe consultar a un médico después del contacto con un animal que pueda estar infectado con rabia. La vacunación contra la rabia también es necesaria si un animal sospechoso se ha lamido la piel. Los síntomas típicos suelen aparecer de tres a ocho semanas después de la infección. Si experimenta molestias físicas o psicológicas inusuales durante este período, le recomendamos que consulte a un médico. Los signos de advertencia típicos son dolor de cabeza, molestias gastrointestinales y fiebre. La mordedura dolorosa es el indicador más claro de infección.
Se requiere tratamiento médico de emergencia después de una mordedura. De lo contrario, la fiebre seguirá subiendo y provocará graves molestias físicas. Si el paciente vomita su propia saliva, se debe alertar al médico de urgencias. Las personas que entran en contacto con frecuencia con los animales del bosque corren un riesgo especial. Se recomienda la vacunación preventiva contra la rabia antes de viajar a África, Asia o América Latina. A su regreso, se debe consultar al médico de cabecera para un chequeo de rutina. El médico puede identificar cualquier patógeno con una prueba de saliva e iniciar el tratamiento adecuado.
Tratamiento y Terapia
Después de un mordisco de uno potencialmente rabia animal enfermo, el médico debe tratar la enfermedad lo antes posible. En el hospital, la herida infectada se limpia con agua y jabón fuerte. El objetivo es eliminar el virus de la rabia antes de que se multiplique en los músculos. Además, se intenta matar al patógeno con ayuda de alcohol y desinfectar la herida.
Si las heridas ya son muy profundas, puede ser necesario enjuagar el catéter. Estas medidas de tratamiento siempre se llevan a cabo en la unidad de cuidados intensivos y se controlan estrictamente. Después del lavado, se vacuna una llamada vacuna muerta. Esta vacuna y la inmunoglobina administrada adicionalmente están destinadas a inmunizar al paciente contra la rabia. La vacunación contra el tétanos o el tétanos a menudo se lleva a cabo como medida preventiva.
prevención
Es mejor inclinarse contra él rabia con una vacuna. Esto no está cubierto por todos los seguros de salud, pero debe ser tenido en cuenta especialmente por los viajeros a América y Asia o los veterinarios y cazadores. La protección de esta vacuna tiene una duración de 5 años.
Otras medidas preventivas incluyen evitar el contacto con animales salvajes inusualmente mansos o agresivos. Los animales salvajes o llamativos no deben tocarse ni tocarse únicamente con la ayuda de guantes protectores.
Cura postoperatoria
Después del tratamiento médico inicial de la herida, se debe seguir controlando el sitio de la picadura durante las próximas 24 a 48 horas. Es importante identificar las posibles infecciones y otras complicaciones desde el principio. Si es necesario, estos deben tratarse. Depende de la situación individual, a qué intervalos son necesarios estos controles.
Para no poner en peligro el proceso de curación, se debe observar la herida para detectar cambios adversos. Se tiene cuidado de ver si la herida está enrojecida o inflamada. El dolor articular, las restricciones en el rango de movimiento o la fiebre también deben tomarse en serio. En este caso, se debe consultar de inmediato a un médico o al departamento de emergencias.
En el peor de los casos, se puede desarrollar una infección generalizada, como envenenamiento de la sangre o sepsis, si no hay una respuesta oportuna. Si esto no se trata, puede ocurrir la muerte. También es recomendable vacunarse contra la rabia después de una picadura. Aquí, se administran una vez con una jeringa 20 UI por kilogramo de peso corporal de hiperinmunoglobulina antirrábica humana.
No existen contraindicaciones que hablen en contra de dicha vacuna después de haber sido mordido por un animal sospechoso de rabia. Incluso si el paciente no acude al médico hasta unas semanas o meses después de la picadura, se debe realizar una vacunación post-exposición. También debe comprobarse si el paciente está protegido por una vacunación adecuada contra el tétanos. Si es necesario, esto también debe actualizarse.
Puedes hacerlo tu mismo
En el caso de la rabia, es importante actuar con rapidez. Si se observan síntomas de enfermedad, como fiebre y dolor, después de una mordedura o contacto con un animal, se debe consultar a un médico de inmediato.
La vacunación inmediata a menudo puede prevenir la aparición de la enfermedad. También es importante una limpieza cuidadosa de la herida. Mediante el uso de enjuagues especiales, se puede eliminar una gran parte de los virus antes de que ingresen al cuerpo. La profilaxis también puede ser útil para los familiares de la persona enferma.
Después de la vacunación activa y pasiva, descansar y descansar. El curso debe controlarse cuidadosamente y la vacunación activa debe repetirse después de tres, siete, 14 y 28 días. Además, se puede llevar a cabo una terapia con inmunoglobulinas.
Después del tratamiento, se debe determinar la causa de la posible infección por rabia. Después de una mordedura de animal, por ejemplo, el animal responsable debe ser capturado y examinado. Sin embargo, la profilaxis se lleva a cabo antes de que se diagnostique al animal para mejorar las posibilidades de recuperación. Si resulta que el animal no está enfermo, se puede interrumpir el tratamiento.

.jpg)

.jpg)
.jpg)