los Tromboembolismo es causado por un coágulo de sangre que ha sido arrastrado al torrente sanguíneo. Conduce al cierre del vaso sanguíneo afectado, que luego ya no puede irrigar los órganos correspondientes. Si no se trata, la tromboembolia puede ser fatal.
¿Qué es el tromboembolismo?

© logo3in1 - stock.adobe.com
UNA Tromboembolismo se caracteriza por un coágulo de sangre que puede moverse libremente en el torrente sanguíneo y que puede cerrar por completo el vaso sanguíneo correspondiente. Siempre surge de una trombosis existente por desprendimiento mecánico de un trombo. Hay tromboembolias venosas y arteriales.
En la mayoría de los casos, es una embolia venosa que se origina por una trombosis de las venas profundas de la pierna. En este caso, el trombo siempre se mueve hacia los pulmones y puede desencadenar una embolia pulmonar. El tromboembolismo arterial se basa en la trombosis arterial en las arterias. Si un trombo se afloja aquí, los órganos periféricos como el cerebro, el corazón, los ojos, los riñones o el intestino se ven afectados por una embolia.
El suministro de oxígeno a estos órganos se interrumpe o se reduce considerablemente, de modo que ciertas partes de los órganos pueden morir parcialmente. Se producen ataques cardíacos, accidentes cerebrovasculares, infartos de retina (ojo) o infartos mesentéricos (infarto intestinal).
A menudo, la tromboembolia se desarrolla repentinamente de la nada y sin síntomas previos. Solo en el caso de trombosis extensa hay síntomas que se remontan a trastornos circulatorios en venas o arterias importantes.
causas
El requisito previo para un tromboembolismo es la presencia de una trombosis. Esta es una enfermedad vascular que conduce a la formación de un coágulo de sangre. Las venas profundas de las piernas son las más afectadas por la trombosis. Las mismas causas también pueden causar trombosis en las venas del brazo o en varias arterias (arterias).
Sin embargo, cuando se habla de trombosis, generalmente se refiere a la formación de trombos en las venas de las piernas. En general, tres factores principales son responsables del desarrollo de trombosis. Estos incluyen daño a la pared del vaso, reducción de la velocidad del flujo sanguíneo y cambio de viscosidad. Las paredes de los vasos pueden resultar dañadas por una inflamación crónica.
La diabetes, la arterioesclerosis, las reacciones autoinmunes y el tabaquismo presentan grandes riesgos para los procesos inflamatorios en los vasos, lo que crea puntos rugosos en las paredes de los vasos, sobre los que se adhieren pequeños coágulos de sangre, que normalmente se forman constantemente en la sangre. Otros trombos se acumulan en estos trombos establecidos hasta que el vaso sanguíneo se cierra por completo o hasta que un trombo en forma de tromboembolismo se enjuaga a través del torrente sanguíneo.
Se produce un cambio en la velocidad del flujo, entre otras cosas, en lugares donde pueden producirse turbulencias. En el caso de las arterias, por ejemplo, esto ocurre cuando las arterias más grandes se dividen en varias arterias más pequeñas. Pero el flujo de sangre también se ve obstaculizado en las venas varicosas o en los aneurismas. Los trombos a menudo también se forman allí, especialmente después de estar acostado durante mucho tiempo o tener una posición inusual de las piernas cuando se viaja en autobús o avión.
Volcar las piernas también puede interrumpir el flujo sanguíneo. Si el flujo sanguíneo se ralentiza debido al engrosamiento de la sangre, como la deshidratación, también se puede desarrollar una trombosis. Independientemente de estas causas, también existen trastornos de la coagulación sanguínea determinados genéticamente que pueden provocar un aumento de la coagulación sanguínea y, por lo tanto, aumentar el riesgo de trombosis.
Síntomas, dolencias y signos
La tromboembolia venosa suele causar embolia pulmonar, que también puede ser fatal. Los coágulos de sangre de las venas profundas de las piernas entran en las arterias pulmonares y las bloquean. Cuando el flujo sanguíneo se interrumpe casi por completo, apenas puede entrar sangre al ventrículo izquierdo. Esto pone en peligro el suministro de oxígeno a muchos órganos del cuerpo.
Los síntomas incluyen dificultad para respirar repentina, arritmias cardíacas, tos con sangre, hinchazón de las piernas, dolor en el pecho y, en casos muy graves, paro cardíaco. Las embolias pulmonares más pequeñas pueden ser asintomáticas, pero durante un período prolongado provocan hipertensión pulmonar crónica e insuficiencia cardíaca.
El tromboembolismo arterial afecta órganos individuales. Los trastornos circulatorios causados por coágulos de sangre pueden provocar infartos de corazón, cerebro (derrame cerebral), ojos, riñones o intestinos. Los síntomas dependen del órgano afectado.
Diagnóstico y curso de la enfermedad
La trombosis se puede diagnosticar, entre otras cosas, mediante análisis de sangre para detectar dímeros D. Estos son productos de descomposición de trombos. Sin embargo, esta prueba no es lo suficientemente específica como para usarse como evidencia inequívoca de una trombosis. Sin embargo, ahora se detecta una trombosis venosa mediante un examen de ultrasonido y se confirma mediante un examen de rayos X con medio de contraste.
Complicaciones
La tromboembolia es una afección peligrosa y puede tener complicaciones muy graves. Si el paciente ha sobrevivido a una trombosis, a menudo se deja una vena bloqueada parcial o incluso completamente, lo que puede provocar un atasco de sangre en las extremidades afectadas. A largo plazo, el aumento de la presión venosa a menudo provoca el desarrollo de venas varicosas, así como hinchazón y cambios en la piel de la parte inferior de la pierna, que pueden volverse marrones.
También es posible la formación de úlceras en la zona del tobillo. Estos efectos secundarios se conocen como síndrome postrombótico y pueden afectar la calidad de vida del paciente. El riesgo de tal desarrollo también existe si el cuerpo descompone lentamente un coágulo de sangre, pero las válvulas venosas sensibles se destruyen durante este proceso.
En estos casos, el flujo de sangre de regreso al corazón solo es posible cuando está acostado. Por el contrario, al sentarse y especialmente al estar de pie, la sangre vuelve a hundirse en las piernas. Dependiendo de la gravedad del daño de la válvula venosa, las extremidades afectadas se inflaman de forma significativa durante el día. Se forma edema.
Estas complicaciones son de esperar, especialmente si el paciente no se toma en serio la tromboembolia o si un médico no la trata adecuadamente por otras razones. La peor complicación que puede asociarse con la trombosis venosa profunda es la embolia pulmonar. En este caso, amenaza un paro cardíaco repentino con consecuencias fatales.
¿Cuándo deberías ir al médico?
Un tromboembolismo es una emergencia médica, se requiere un servicio de ambulancia para garantizar la supervivencia de la persona afectada. Se debe llamar a un médico en caso de latidos cardíacos irregulares, falta de aire repentina o dolor en el pecho. Si hay hinchazón de las extremidades, esputo con sangre o debilidad interna, existe una necesidad urgente de actuar. En caso de tromboembolismo, los presentes deben reaccionar con rapidez y profesionalidad. Las medidas de primeros auxilios son necesarias para garantizar la supervivencia de la persona afectada.
Los trastornos de la circulación sanguínea, los calambres o el deterioro de las funciones físicas indican una irregularidad en la salud. Deben examinarse y tratarse la decoloración de la piel, la formación de varices y las restricciones de movilidad. Si las obligaciones deportivas o cotidianas ya no se pueden cumplir como de costumbre, ya es necesario actuar. Estas son señales de advertencia del organismo que deben seguirse. Deben examinarse y tratarse los trastornos de sensibilidad, los dolores de cabeza o las irregularidades circulatorias.
Las irregularidades de la memoria, las palpitaciones o la marcha inestable también indican un desacuerdo de salud en las primeras etapas de la enfermedad. Debe presentarse a un médico una sensación de pesadez interna, trastornos musculares o malestar general. Se necesitan más exámenes para permitir un diagnóstico.
Tratamiento y Terapia
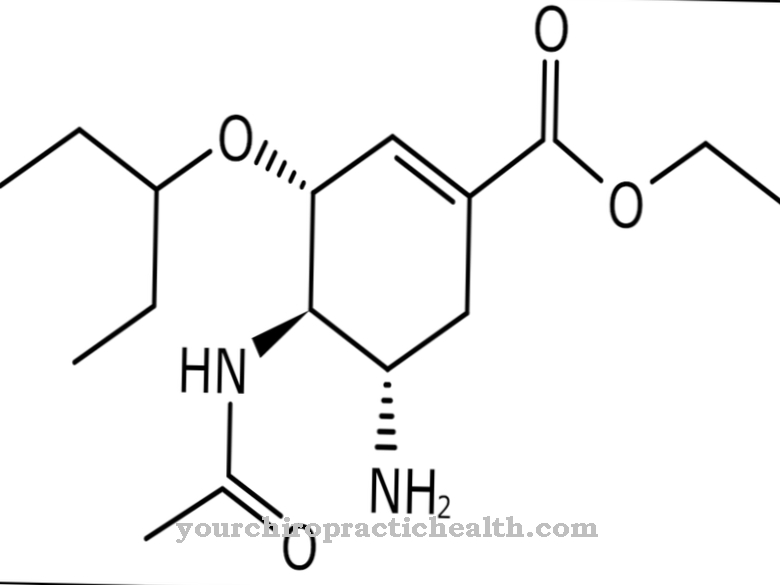
En muchos casos, la embolia pulmonar requiere un tratamiento de emergencia que salve la vida. Para ello, debe proporcionarse una ventilación adecuada. Al mismo tiempo, se deben administrar anticoagulantes como heparina, warfarina o fenprocumón. Si se presentan síntomas de shock, la circulación debe estabilizarse.
Además, en casos agudos, los trombos se disuelven como parte de una terapia de lisis (disolución por enzimas) o se destruyen mediante rotura mecánica utilizando tecnología de catéter. Incluso después de un tratamiento agudo, los anticoagulantes deben administrarse durante unos meses o, en casos especiales, de por vida. La terapia de lisis, la reapertura de los vasos sanguíneos con tecnología de catéter o la trombectomía (extirpación quirúrgica del trombo) también se utilizan en la tromboembolia arterial.
prevención
Un estilo de vida saludable puede prevenir la tromboembolia. Esto reduce los factores de riesgo de diabetes, trastornos del metabolismo de los lípidos y arteriosclerosis. Un estilo de vida saludable incluye una dieta equilibrada, mucho ejercicio, abstenerse de fumar y beber alcohol y evitar el estrés y el sobrepeso.
Después de operaciones o accidentes, debe procurarse una rápida movilización para mantener el riesgo de formación de trombos lo más bajo posible. En presencia de trastornos de la coagulación, la administración de clopidogrel o ácido acetilsalicílico ha demostrado ser eficaz para prevenir la tromboembolia arterial.
Puedes hacerlo tu mismo
El punto más importante es evitar la congestión de sangre. Una dieta equilibrada y el ejercicio son particularmente útiles aquí. Los afectados deben caminar al menos 30 minutos al día y al menos cinco veces a la semana. Además, debes levantarte diez minutos cada dos o tres horas y caminar un poco, especialmente cuando realizas un trabajo sedentario. También recomendamos actividades como natación, ciclismo o trote ligero varias veces a la semana.
Los ejercicios simples de pies y piernas durante 15 minutos todas las mañanas también pueden ayudar. Sin embargo, una dieta adecuada también puede ayudar a los afectados. Se recomiendan especialmente los alimentos con mucha vitamina E. La vitamina E contiene propiedades anticoagulantes. Estos ayudarán a prevenir los coágulos de sangre. La vitamina inhibe la agregación plaquetaria y, por tanto, combate los efectos de los factores de coagulación. El jengibre también juega un papel importante. Al contener un salicilato natural, puede bloquear la vitamina K, que adelgaza la sangre. También promueve la circulación sanguínea en los vasos.
Además, es recomendable prevenir los niveles altos de colesterol. Porque estos provocan la acumulación de placa y, por lo tanto, inhiben el flujo sanguíneo. El ingrediente activo capsaicina, que está contenido en la pimienta de cayena, también promueve la circulación sanguínea. Fortalece los capilares y arterias. Otro gran remedio natural es el vinagre de sidra de manzana. Esto mejora la circulación sanguínea y el flujo sanguíneo y por lo tanto reduce la coagulación de la sangre.

.jpg)
.jpg)


.jpg)
.jpg)
.jpg)





.jpg)
.jpg)



.jpg)