Bajo el término Microangiopatía Se resume un cambio patológico y deterioro de la función de los pequeños vasos sanguíneos donde tiene lugar el intercambio de sustancias con las células corporales circundantes. Los capilares de ciertos órganos como los ojos, los riñones y el corazón se ven afectados principalmente por la enfermedad, con graves consecuencias para la salud. Las principales causas de la microangiopatía son los trastornos metabólicos, la hipertensión arterial y las enfermedades autoinmunes.
¿Qué es la microangiopatía?

© didesign - stock.adobe.com
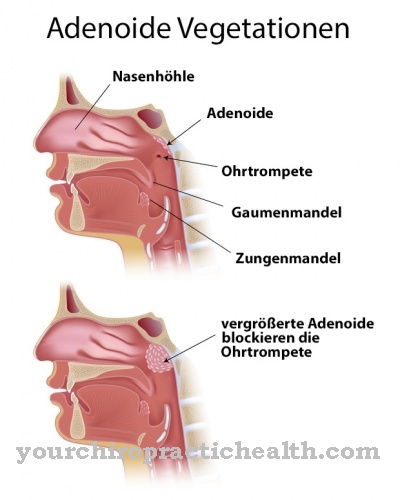
El sistema de vasos sanguíneos consta de arterias que continúan ramificándose y abriéndose en pequeñas arteriolas. Las arteriolas continúan ramificándose en capilares que son invisibles a simple vista. En la continuación de los capilares, se unen para formar alvéolos, que a su vez se conectan para formar venas macroscópicas. Como Microangiopatía es una enfermedad y disfunción de los vasos sanguíneos con una sección transversal microscópicamente delgada, como arteriolas, capilares y alvéolos.
No existe una demarcación definida con precisión de la macroangiopatía, en la que se ven afectados los vasos sanguíneos con una sección transversal más grande (arterias y venas). La microangiopatía puede afectar cualquier tejido corporal. Los cambios patológicos en los vasos se producen preferentemente, según la causa, en el fondo de ojo, los riñones, el corazón, el cerebro y las extremidades. Las paredes de los capilares se pueden modificar de tal manera que los procesos de difusión necesarios, es decir, un intercambio bilateral de sustancias a través de las paredes con las células del tejido circundante, solo sea posible de forma limitada o no ocurra en absoluto.
Las restricciones funcionales a menudo se deben a depósitos en las paredes capilares, que, comparables a la arteriosclerosis, hacen que las paredes capilares sean inelásticas e inadecuadas para el intercambio de gases y sustancias. En casos raros, las microangiopatías también pueden ser causadas por oclusiones locales de las arteriolas y arterias aguas arriba, por lo que no hay intercambio de sustancias en los capilares debido a la falta de flujo sanguíneo.
causas
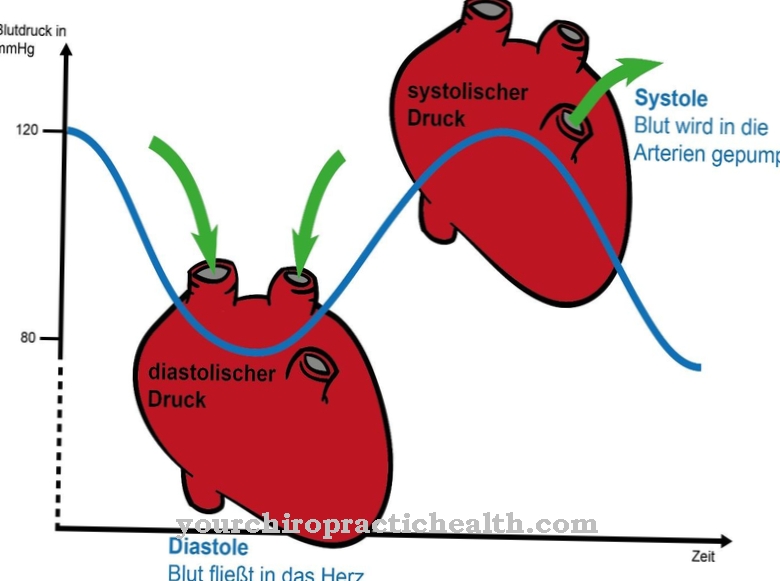
Las microangiopatías suelen ser secuelas a largo plazo de otras afecciones preexistentes. Los desencadenantes más importantes son la hipertensión arterial, las enfermedades metabólicas como la diabetes mellitus y las enfermedades autoinmunes sistémicas. La presión arterial alta generalmente es causada por enfermedades previas, que también afectan el sistema de vasos sanguíneos de manera diferente. El estrés crónico es probablemente la causa más común de hipertensión arterial primaria en la que no existen enfermedades orgánicas previas.
El estrés crónico conduce a una conversión comprensiva del metabolismo en acceso a corto plazo a un rendimiento físico superior, como el vuelo o el ataque, sin que finalmente se acceda al potencial físico. Las hormonas del estrés, adrenalina y noradrenalina, liberadas por el sistema nervioso simpático, aseguran una vasoconstricción constante, lo que resulta en un aumento de la presión arterial con los efectos correspondientes en los capilares del sistema de vasos sanguíneos.
Las enfermedades metabólicas pueden cambiar la composición de las membranas capilares a largo plazo y afectar su función. En la diabetes mellitus, la retina en el área de la mácula, el punto de visión más aguda, suele verse afectada.
Síntomas, dolencias y signos
Los síntomas y quejas de la microangiopatía dependen principalmente de los órganos y tejidos afectados y las restricciones resultantes de sus funciones. En los trastornos metabólicos causados por la diabetes mellitus, cuando el equilibrio del azúcar no se estabiliza artificialmente, la retina del ojo suele ser la primera en verse afectada.
Inicialmente, hay una alteración casi inadvertida en el intercambio de sustancias en la retina. En el curso posterior de la enfermedad, la mácula y más tarde toda la retina se ven afectadas. En Europa y América del Norte, la retinopatía diabética basada en microangiopatía es la principal causa de ceguera.
Diagnóstico y curso de la enfermedad
Los posibles métodos de diagnóstico siempre se relacionan con el tejido del órgano en el que se sospecha microangiopatía. Mientras que en el caso de la retinopatía, el fondo del ojo puede examinarse ópticamente de forma no invasiva, una biopsia y un examen microscópico de las muestras de tejido tomadas son necesarias para una investigación adecuada de los riñones y el hígado.
En estadios avanzados, la microangiopatía de los riñones y el corazón puede provocar insuficiencia renal o insuficiencia cardíaca. La encefalopatía arterioesclerótica subcortical (SAE) también surge en última instancia de una microangiopatía que inicialmente conduce a la degradación de la mielina, las vainas de mielina de las neuronas en el SNC.
En la etapa avanzada aparecen trastornos motores, incontinencia urinaria y trastornos neuropsicológicos hasta la demencia. La circulación sanguínea en el sistema vascular terminal (arteriolas, capilares, vénulas) solo se puede observar microscópicamente en la piel mediante el uso de fluxmetría láser Doppler y coloración con fluoresceína sódica.
Complicaciones
Por regla general, los síntomas de la microangiopatía dependen del órgano afectado y pueden ser muy diferentes. Sin embargo, esta enfermedad tiene un impacto muy negativo en el órgano y los tejidos que afecta. No es raro que la diabetes provoque molestias en los ojos y la retina, por lo que en el peor de los casos la persona afectada puede quedar completamente ciega.
Especialmente en los jóvenes, la ceguera completa puede provocar graves problemas psicológicos o depresión y, por tanto, perjudicar gravemente la calidad de vida. No es raro que la microangiopatía se convierta en insuficiencia renal. En el peor de los casos, esto puede provocar la muerte de la persona afectada y depende de la diálisis o de un riñón de un donante.
También puede producirse insuficiencia cardíaca y, en casos extremos, provocar la muerte del paciente. El tratamiento de la microangiopatía generalmente se basa siempre en la enfermedad subyacente e intenta tratarla. Sin embargo, en general no se puede predecir si esto conducirá al éxito y al curso positivo de la enfermedad. En muchos casos, la microangiopatía reduce significativamente la esperanza de vida.
¿Cuándo deberías ir al médico?
La microangiopatía siempre debe ser examinada y tratada por un médico. No hay autocuración. Si no se trata, la enfermedad puede, en el peor de los casos, provocar la muerte del paciente. Los síntomas de la microangiopatía dependen en gran medida del órgano afectado. Sin embargo, por lo general, los pacientes padecen diabetes y continúan teniendo problemas oculares. La vista disminuye y se produce visión borrosa o visión. Si estas quejas se producen sin un motivo particular y, sobre todo, de forma permanente, se debe consultar a un médico. La microangiopatía puede provocar ceguera si se ignoran los síntomas. Los síntomas de los riñones o del corazón también indican esta enfermedad.
La afección puede ser diagnosticada por un médico de cabecera. Sin embargo, para un tratamiento adicional, es necesaria una visita a otros especialistas. En general, no se puede predecir si esto conducirá a un curso positivo de la enfermedad. La esperanza de vida del paciente puede verse limitada o reducida por la microangiopatía.
Terapia y tratamiento
El tratamiento eficaz siempre se basa en la enfermedad subyacente, porque la microangiopatía suele ser el resultado y no la causa de la enfermedad subyacente. En primer lugar, cabe mencionar la diabetes mellitus y la hipertensión arterial primaria (presión arterial alta). Antes o en paralelo con el tratamiento de la retinopatía o insuficiencia renal, debe asegurarse que el equilibrio de azúcar se ajuste de manera óptima y que la presión arterial corresponda a los valores normales.
En algunos casos, la microangiopatía es causada por un cambio en la composición de la sangre y, como resultado, un cambio en las propiedades de flujo. Aquí también es recomendable tratar primero las causas del cambio en el recuento sanguíneo. Normalmente, con la normalización de las propiedades del flujo sanguíneo, la microangiopatía también retrocede.
En el caso de una de las numerosas enfermedades autoinmunes, el tratamiento es muy difícil porque las reacciones autoinmunes deben ser contenidas con medicamentos y el cuerpo no debe entrar en contacto con las sustancias desencadenantes en la medida de lo posible.
Puedes encontrar tu medicación aquí
➔ Medicamentos para el tratamiento de heridas y lesionesOutlook y pronóstico
En general, el inicio temprano de la terapia conduce a un pronóstico favorable. Los médicos no solo pueden aliviar los síntomas agudos, sino también prevenir la insuficiencia renal crónica. Además, los siguientes aspectos favorecen las perspectivas: una edad temprana, sin comorbilidades significativas y un número reducido de lesiones. Si estos aspectos no están presentes, generalmente no se esperan complicaciones.
Si la microangiopatía ya se ha desarrollado, las posibilidades de recuperación son desfavorables. Los médicos solo pueden intentar inhibir o ralentizar el progreso. Para ello, el nivel de azúcar en sangre se ajusta especialmente mediante terapias adecuadas. La microangiopatía puede ser fatal si el resultado es desfavorable. A veces, las personas también se quedan ciegas, lo que puede provocar problemas de salud mental.
Una enfermedad siempre conlleva restricciones en la vida cotidiana. Los pacientes deben ser monitoreados de cerca. Debe contrarrestarse la función reducida de los vasos sanguíneos. En general, el panorama general es desigual. Las personas enfermas a menudo tienen que hacer frente a una esperanza de vida reducida. Iniciar el tratamiento demasiado tarde reducirá una vez más la vida útil. Sin embargo, las posibilidades médicas actuales permiten una vida diaria en gran parte libre de síntomas. Aquellos que se adhieren a las reglas acordadas reducen significativamente su riesgo.
prevención
Las medidas preventivas para proteger contra la microangiopatía consisten esencialmente en evitar enfermedades subyacentes subyacentes como la diabetes mellitus y la hipertensión arterial. Si se conocen otras enfermedades metabólicas que pueden desencadenar microangiopatía, las medidas preventivas consisten en ajustar los valores metabólicos afectados a los valores normales en la medida de lo posible. En presencia de una mutación genética heredada o adquirida que podría desencadenar reacciones autoinmunes, no existen medidas preventivas directas. Por lo general, estas anomalías del sistema inmunológico no se descubren hasta que han aparecido los síntomas.
Cura postoperatoria
La microangiopatía conduce a diversas quejas y complicaciones, todas las cuales generalmente tienen un efecto muy negativo en la calidad de vida y también en la esperanza de vida de la persona afectada. Se debe consultar a un médico ante los primeros signos y síntomas para evitar más complicaciones. Con este cuadro clínico, no puede ocurrir una curación independiente. En la mayoría de los casos, la microangiopatía conduce a diversas dolencias en los órganos internos.
Sobre todo, están los trastornos metabólicos y, además, la diabetes. Los afectados a menudo sufren de la necesidad de líquidos y también de pérdida de peso. En el peor de los casos, si no se trata, puede producirse una ceguera completa, que ya no puede tratarse.
Los riñones y el corazón también se ven afectados por la microangiopatía, por lo que puede producirse una insuficiencia del corazón o de los riñones, que también conduce a la muerte. El tratamiento posterior depende en gran medida de la causa de la enfermedad, por lo que normalmente no se puede hacer una predicción general. En muchos casos, también se reduce la esperanza de vida de la persona afectada.
Puedes hacerlo tu mismo
Las medidas que pueden tomar los afectados por microangiopatía siempre dependen de la enfermedad de base.
Si la condición es causada por diabetes mellitus, el paso más importante es un cambio en el estilo de vida. Si aún no lo ha hecho, la persona afectada debe adaptar su dieta a la enfermedad y hacer ejercicio moderado. Las personas con sobrepeso deben apuntar a la pérdida de peso, porque esta es la única forma de contrarrestar la diabetes mellitus y, por lo tanto, también la microangiopatía a largo plazo. Un médico debe ajustar de manera óptima el equilibrio de azúcar y también controlar la presión arterial.
Si la microangiopatía es causada por una enfermedad autoinmune, se requiere tratamiento con medicamentos. Los afectados deben tomarse las cosas con calma y curar la enfermedad subyacente por completo. Aquí también se recomiendan cambios en el estilo de vida, ya que un sistema inmunológico fortalecido es menos propenso a complicaciones graves.
Las personas que padecen microangiopatía requieren un estrecho control por parte de su médico de cabecera. Si ya se han desarrollado enfermedades secundarias o complicaciones graves, se debe consultar a un especialista. La medida de autoayuda más importante es hacer que un médico controle periódicamente el deterioro funcional de los vasos sanguíneos pequeños y asegurarse de que la medicación se ajusta de manera óptima.



.jpg)
.jpg)










.jpg)

.jpg)

