los Síndrome de Kostmann Es una neutropenia cogenital y grave, que se caracteriza por la ausencia de granulocitos neutrófilos. Sin estos componentes del sistema inmunológico, los pacientes con el síndrome son mucho más susceptibles a la infección que el promedio. La administración a largo plazo de G-CSF es una posible medida terapéutica.
¿Qué es el síndrome de Kostmann?

© didesign - stock.adobe.com
Un subconjunto de glóbulos blancos se conoce como neutrófilos. Estos leucocitos son parte del sistema inmunológico innato e inespecífico y están involucrados tanto en la fagocitosis como en la exocitosis de los gránulos. Por tanto, los granulocitos neutrófilos captan partículas extracelulares más grandes y las eliminan.
También descargan sustancias extrañas y contaminantes, por lo que asumen importantes tareas en la defensa inmunológica contra patógenos. los Síndrome de Kostmann es un complejo de síntomas causado por la falta de granulocitos neutrófilos. La enfermedad existe desde el nacimiento y tiene una causa genética. El síndrome fue descrito por primera vez por el médico sueco Kostmann en el siglo XX.
El caso de la primera descripción correspondió a una familia dentro de la cual seis niños se vieron afectados por la enfermedad. En ese momento Kostmann denominó al síndrome infantil agranulocitosis genética. El término síndrome de Kostmann solo se utilizó más tarde en honor a la persona que lo describió por primera vez. El síndrome de Kostmann es una de las neutropenias.
Las reducciones en los granulocitos neutrófilos se resumen como tales. Dentro de la neutropenia, el síndrome de Kostmann es una forma grave y congénita que se asocia con una defensa reducida contra las infecciones.
causas
Como neutropenia cogenital, el síndrome de Kostmann tiene una base genética hereditaria. Hay menos de un caso por cada 300.000 recién nacidos. Por lo tanto, el complejo de síntomas se denomina extremadamente raro. Sin embargo, el propio Kostmann fue capaz de resumir factores en los casos investigados que hablan de una base hereditaria.
El factor más decisivo en este contexto es el hecho de que la familia examinada por Kostmann tenía seis hijos con el complejo de síntomas. Los casos posteriores del síndrome también han demostrado que la herencia de la enfermedad a menudo conduce a múltiples casos en la misma familia. Solo unos pocos casos fueron enfermedades esporádicas aisladas. El pediatra alemán Klein identificó el gen causante del síndrome de Kostmann mucho después de la primera descripción de Kostmann.
Este gen es HAX 1, que se ve afectado por una mutación en pacientes con el síndrome y, por lo tanto, interrumpe el proceso definido dentro de las células. El gen identificado regula la apoptosis y, por tanto, programa la muerte celular. Por esta razón, la mutación del gen crea una restricción severa en relación con la mielopoyesis y, por lo tanto, la maduración de los glóbulos blancos.
Síntomas, dolencias y signos
Los pacientes con síndrome de Kostmann sufren infecciones con mucha más frecuencia que el promedio debido a la falta de neutrófilos. Debido a esta inmunodeficiencia, el síndrome de Kostmann se puede reconocer poco después del nacimiento en la mayoría de los casos.
Unos días después del nacimiento, las infecciones con patógenos bacterianos a menudo se propagan rápidamente y son particularmente graves. En la mayoría de los casos, también se forman abscesos. Después de los dos años, los síntomas acompañantes, como gingivitis erosiva o periodontitis agresiva, a menudo se desarrollan en la cavidad bucal del paciente. La fiebre es un efecto secundario común de estos procesos.
Algunos de los afectados también padecen osteoporosis. Hasta qué punto existe una conexión entre las dos enfermedades aún no se ha aclarado de manera concluyente. La debilidad del sistema inmunológico del paciente también puede presentarse como debilidad general y agotamiento, que solo se ve coronado por la mencionada susceptibilidad a las infecciones.
Diagnóstico y curso de la enfermedad
El diagnóstico del síndrome de Kostmann se realiza mediante pruebas de laboratorio. En los diagnósticos de laboratorio, el síndrome de Kostmann se manifiesta como neutropenia grave. Para confirmar la sospecha del síndrome se puede realizar un examen genético molecular, que aporta evidencia de la mutación en el gen HAX 1 y así confirma el diagnóstico de sospecha.
Para los pacientes con síndrome de Kostmann, ahora es válido un diagnóstico favorable. Sin embargo, esta relación solo ha sido válida desde el descubrimiento de la terapia con antibióticos. Antes de este avance, el síndrome se asoció con un pronóstico desfavorable y un desenlace mayoritariamente fatal.
Complicaciones
Debido al síndrome de Kostmann, los afectados suelen sufrir un sistema inmunológico gravemente debilitado. Las infecciones e inflamaciones ocurren con mayor frecuencia, por lo que la calidad de vida de los afectados se reduce significativamente. La cicatrización de la herida del paciente también está restringida y retrasada por el síndrome de Kostmann. No es raro que el síndrome desarrolle abscesos.
Los afectados sufren muy a menudo de fiebre y, por lo tanto, están restringidos en su vida cotidiana. Especialmente en los niños, el síndrome de Kostmann puede provocar restricciones en el desarrollo y retrasarlo significativamente. En su mayoría, también hay una debilidad general y una resiliencia significativamente reducida. Los afectados a menudo parecen cansados y agotados y ya no participan activamente en la vida cotidiana.
El tratamiento del síndrome de Kostmann se realiza con la ayuda de antibióticos y otros medicamentos. No hay complicaciones ni quejas particulares. Sin embargo, las personas también necesitan un trasplante de médula ósea para que el tratamiento se complete por completo. La esperanza de vida del paciente se mantiene sin cambios con un tratamiento exitoso. Sin embargo, no es infrecuente que los padres de los afectados también sufran trastornos psicológicos o depresión y también necesitan apoyo psicológico.
¿Cuándo deberías ir al médico?
El síndrome de Kostmann aún no se puede tratar de forma causal. Sin embargo, la enfermedad debe aclararse y tratarse en una etapa temprana para evitar efectos tardíos. Se recomienda a los padres que noten abscesos, fiebre recurrente y otros signos del síndrome de Kostmann en su hijo que consulten al pediatra de inmediato. Si hay síntomas adicionales, como gingivitis o periodontitis, también se requiere consejo médico. Si hay signos de osteoporosis, se debe consultar a un especialista. Dado que la enfermedad es una carga enorme para los niños, el tratamiento fisioterapéutico siempre es necesario.
El médico de familia puede derivar a los padres a un especialista y, si es necesario, también llamar a un psicólogo. Esto es especialmente necesario en el caso de enfermedades graves, ya que estas también requieren mucha fuerza por parte de los familiares. Si el niño pierde el conocimiento o se infecta gravemente, se debe llamar a una ambulancia. Lo mismo se aplica a las caídas por debilidad. El síndrome de Kostmann siempre requiere una aclaración y un tratamiento inmediatos por parte del médico. Cualquier depresión y cambios de personalidad deben ser tratados por un terapeuta.
Tratamiento y Terapia
Aún no se dispone de un tratamiento causal para el síndrome de Kostmann. Sin embargo, los enfoques terapéuticos causales para las mutaciones genéticas son ahora objeto de investigación médica. De esta manera, pueden existir opciones de tratamiento de terapia génica en el futuro. Hasta ahora, el síndrome se ha tratado principalmente sintomáticamente. En infecciones agudas, se lleva a cabo un tratamiento con antibióticos para poner fuera de acción al patógeno.
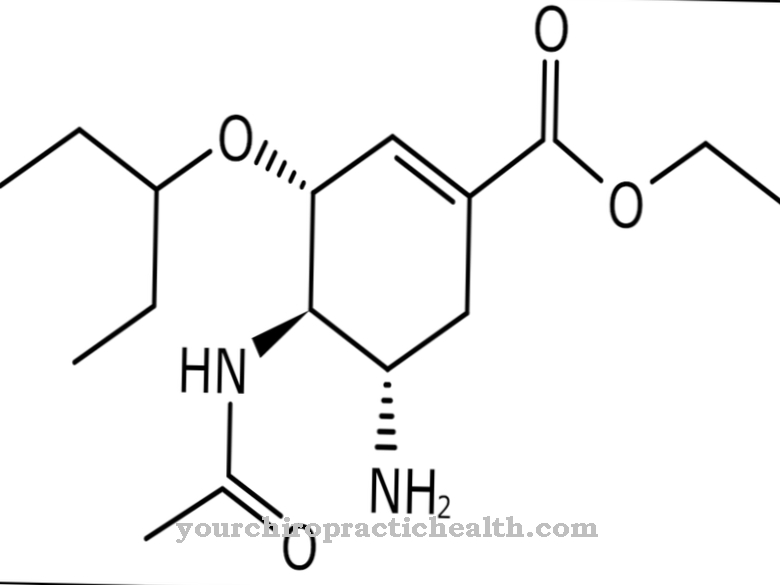
El tratamiento con G-CSF es una opción como terapia a largo plazo para pacientes con síndrome de Kostmann. Este es un factor estimulante de colonias de granulocitos. Esta hormona peptídica es una de las citocinas y es producida por diferentes tejidos del cuerpo humano. Sobre todo, el G-CSF tiene un efecto estimulante sobre la formación de granulocitos, que tiene lugar en la médula ósea.
A largo plazo, un trasplante de médula ósea puede considerarse una opción terapéutica para los afectados por el síndrome de Kostmann. Este trasplante se realiza mediante la obtención de células madre de la donación de médula ósea, mediante la donación de células madre de sangre periférica o mediante la donación de sangre de cordón umbilical. Los trasplantes de médula ósea en pacientes inmunodeprimidos conllevan un alto riesgo de infección, por ejemplo, por infección por citomegalovirus, neumococos o infecciones gastrointestinales.
Además, pueden producirse reacciones de rechazo. Por estas razones, el médico debe sopesar cuidadosamente los riesgos y beneficios del trasplante en cada caso individual. Si, por ejemplo, la situación del paciente es estable debido a la terapia a largo plazo con G-CSF, los riesgos del trasplante superan los beneficios que la persona en cuestión podría derivar del mismo.
Puedes encontrar tu medicación aquí
➔ Medicamentos para fortalecer las defensas y el sistema inmunológicoOutlook y pronóstico
El síndrome de Kostmann es una enfermedad genética. Dado que los médicos y los profesionales médicos no pueden cambiar la genética humana debido a requisitos legales, están expuestos a un área de acción limitada al brindar atención médica a la persona en cuestión. Los pacientes deben buscar tratamiento médico de por vida si quieren cambiar su estado de salud.
Si los medicamentos administrados se suspenden en el transcurso de la vida y sin consultar a un médico o si se cambia su dosis, se puede esperar un empeoramiento inmediato del bienestar general y un aumento de los síntomas. En cooperación con el médico tratante, se puede estabilizar el sistema inmunológico debilitado. Aunque la curación no ocurre, se pueden minimizar varias dolencias.
Los síntomas de seguimiento se tratan sintomáticamente a lo largo de la vida. Estos pueden provocar complicaciones. Además, la administración de medicamentos está asociada a efectos secundarios y riesgos. Si el médico y el paciente deciden a favor de un trasplante de médula ósea en función de la situación general, las perspectivas de desarrollo sanitario posterior mejoran. Sin embargo, el procedimiento es difícil y está asociado a numerosas complicaciones. Además de las reacciones de rechazo del organismo y un tiempo de espera más prolongado para un donante adecuado, puede haber otros deterioros importantes en la calidad de vida y el bienestar.
prevención
Dado que el síndrome de Kostmann es una enfermedad cogenital y la causa real de la mutación causal en HAX 1 aún no se ha aclarado, el complejo de síntomas no se puede prevenir.
Cura postoperatoria
Como regla general, las opciones de atención de seguimiento para el síndrome de Kostmann resultan ser relativamente difíciles porque es una enfermedad genética que no se puede curar por completo. Sin embargo, se debe consultar a un médico muy temprano para que no haya más complicaciones o quejas, ya que esta enfermedad generalmente no se cura por sí sola.
En el caso de deseo de tener hijos, el interesado debe someterse a un examen genético y una consulta para que el síndrome en sí no se repita en la descendencia. En muchos casos, los afectados por el síndrome de Kostmann dependen de la toma de antibióticos. Siempre se deben seguir las instrucciones del médico, por lo que también se debe garantizar la dosis correcta y la ingesta regular.
Los controles y exámenes periódicos realizados por un médico también son importantes para identificar más daños en los órganos internos en una etapa temprana. Los afectados deben protegerse especialmente bien contra las infecciones y otras quejas del síndrome de Kostmann. En algunos casos, la esperanza de vida de la persona con esta enfermedad se reduce a pesar del tratamiento.
Puedes hacerlo tu mismo
En la mayoría de los casos, los afectados por el síndrome de Kostmann dependen de una terapia de por vida, por lo que la autoayuda no suele ser necesaria.
Los síntomas del sistema inmunológico debilitado pueden limitarse relativamente bien con la medicación, por lo que las enfermedades y las infecciones son menos comunes. Sin embargo, estas quejas también pueden evitarse con simples medidas de higiene. Usar ropa abrigada en invierno también puede prevenir enfermedades comunes. Dado que los afectados a menudo sufren de cansancio o debilidad general, los niños en particular necesitan mucho reposo en cama y tienen que cuidar su cuerpo. De esta forma se pueden evitar enfermedades y complicaciones, especialmente en la infancia.
Las conversaciones con otras personas que padecen el síndrome también pueden ayudar contra los problemas psicológicos o la depresión. En adolescentes o niños, la enfermedad puede derivar en acoso o burlas, por lo que también se puede realizar terapia. Sin embargo, como regla general, los síntomas se pueden limitar muy bien con la ayuda de medicamentos, de modo que tampoco se reduce la esperanza de vida del paciente. Desafortunadamente, el síndrome de Kostmann no se puede prevenir.


.jpg)

.jpg)
.jpg)
.jpg)





.jpg)
.jpg)



.jpg)