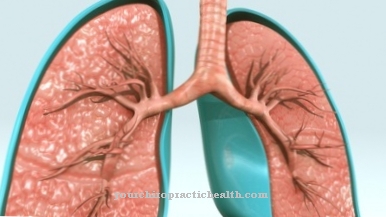
los neumonía intersticial idiopática une un gran grupo de enfermedades pulmonares que tienen los componentes inflamación y cicatrización pulmonar en común en diferentes formas. Se desconocen las causas. Terapéuticamente, el proceso inflamatorio se suprime principalmente de modo que el proceso de la enfermedad se detiene idealmente. Si el tratamiento falla, se debe considerar un trasplante de pulmón en una etapa temprana.
¿Qué es la neumonía intersticial idiopática?

© Alila Medical Media - stock.adobe.com
los neumonía intersticial idiopática es un término genérico para un gran grupo de enfermedades de los pulmones con una reacción inflamatoria y cicatrización pulmonar (fibrosis) del tejido conectivo, capilares y / o alvéolos. Se incluyen varias formas de la enfermedad, que difieren en la extensión del daño pulmonar, patología, síntomas, curso de la enfermedad y opciones terapéuticas.
En 2002, la American Thoracic Society y la European Respiratory Society publicaron una clasificación conjunta de la neumonía intersticial idiopática. Actualmente se distinguen un total de siete formas de enfermedad:
- fibrosis pulmonar idiopática
- neumonía intersticial inespecífica
- neumonía organizada criptogénica
- neumonía intersticial aguda
- bronquiolitis respiratoria con enfermedad pulmonar intersticial
- neumonía intersticial descamativa
- neumonía intersticial linfoide.
causas
Se desconoce la causa exacta de la neumonía intersticial idiopática. En términos de patogénesis, la inflamación y la fibrosis están en primer plano. Según los resultados de la biopsia pulmonar, actualmente existe el siguiente concepto para el desarrollo de la enfermedad. Inicialmente, hay daño en los alvéolos, lo que conduce a la activación de células inflamatorias.
Estas células inflamatorias emiten ciertas sustancias mensajeras que conducen a la migración de glóbulos blancos (leucocitos) hacia los alvéolos. Esto, a su vez, activa los granulocitos, que luego liberan proteasas y metabolitos tóxicos del oxígeno. Esto conduce a un mayor daño a los alvéolos y a la alteración de la formación de surfactante en los alvéolos, que luego colapsan.
Además, los fibroblastos se multiplican a través de la inflamación linfocítica, que remodelan el tejido conectivo, los capilares y los alvéolos. Como resultado, los alvéolos también se cortan del suministro de sangre y oxígeno y aumenta la formación de campos de cicatrices. Los alvéolos restantes, aún ventilados, están sobreinflados compensatorios y se forman en cavidades quísticas que se asemejan a panales.
Síntomas, dolencias y signos
Los principales síntomas de la neumonía intersticial idiopática son dificultad para respirar y tos seca. Al principio, la disnea solo se nota durante el esfuerzo físico y progresa en el curso de la enfermedad, por lo que luego también hay disnea en reposo. En la etapa final, puede ocurrir insuficiencia respiratoria con agotamiento de la respiración.
Los síntomas de insuficiencia respiratoria de disnea y tos seca son crónicos en la mayoría de los pacientes, es decir, durante meses o años antes de que se haga el diagnóstico. Debido a la reestructuración del tejido conectivo, se altera el intercambio de gases en los pulmones, lo que resulta en una falta de oxígeno (hipoxemia) en la sangre. La hipoxemia hace que la piel y las membranas mucosas adquieran un color azulado visible, conocido como cianosis.
Los labios, dedos de manos y pies en particular se vuelven cianóticos. Si la cianosis persiste, normalmente se desarrollan los dedos de baqueta y las uñas de vidrio. La enfermedad suele manifestarse entre la segunda y la cuarta década de la vida. Los pacientes con fibrosis pulmonar idiopática suelen ser mayores de 60 años.
Diagnóstico y curso de la enfermedad
El diagnóstico de neumonía intersticial idiopática se realiza clínica, radiológica y patológicamente. Al principio está la anamnesis y el examen físico. Las quejas actuales, las enfermedades previas, la ingesta de medicamentos y los antecedentes familiares se consultan del historial médico.
Durante el examen físico, los pulmones se perforan y se auscultan con un estetoscopio. A menudo se pueden escuchar un crujido seco al final de la inspiración y ruidos de burbujas finas. Con la enfermedad avanzada, la cianosis, las uñas de vidrio de reloj y los dedos de baqueta pueden aparecer como síntomas de la piel. Si se sospecha neumonía intersticial idiopática, se realizan diagnósticos de función pulmonar y de imagen con rayos X o tomografía computarizada (TC) de alta resolución.
Los signos típicos son compactación reticular con manchas, abultamiento de los bronquios y formación de panal. Si el diagnóstico aún no está claro después de las imágenes, está indicada una broncoscopia con lavado broncoalveolar y biopsia. La biopsia pulmonar es generalmente el método más confiable para confirmar el diagnóstico de la enfermedad e iniciar una terapia adecuada.
El curso de la enfermedad a veces es muy variable, pero la mayoría de las enfermedades progresan de manera insidiosa. A veces, los pacientes que han tenido tos crónica o dificultad para respirar durante meses o años solo consultan a un médico tarde. Como resultado, el diagnóstico correspondiente se realiza de forma tardía y ya se ha producido el remodelado fibrótico.
Complicaciones
Esta enfermedad causa molestias y complicaciones considerables en los pulmones y las vías respiratorias. En casos graves, la terapia o el tratamiento no es posible y la persona afectada depende de un trasplante de pulmón de donante. Como regla general, los afectados sufren dificultad para respirar y tos fuerte. También puede ocurrir tos con sangre, lo que a menudo desencadena un ataque de pánico.
Debido a las dificultades respiratorias, los órganos y las extremidades a menudo no reciben suficiente oxígeno y, como resultado, pueden dañarse. Asimismo, el paciente ya no es tan resistente y no puede realizar ninguna actividad física o deporte en particular. Esta enfermedad limita gravemente la calidad de vida del paciente. La dificultad para respirar también puede provocar una pérdida del conocimiento, en la que la persona afectada puede resultar lesionada al caer.
La enfermedad generalmente se trata con la ayuda de medicamentos. Desafortunadamente, no es posible un tratamiento causal, por lo que los síntomas deben ser limitados. Sin embargo, esto no siempre conduce al éxito. Si el tratamiento no tiene éxito y no se encuentran pulmones para la persona en cuestión, la muerte del paciente es casi inevitable.
¿Cuándo deberías ir al médico?
Se requiere una visita al médico en caso de trastornos respiratorios. Si las anomalías persisten durante varios días o semanas, un médico debe examinar los pulmones y las vías respiratorias. Tos, dificultad para respirar, pausas en la respiración o sequedad de boca son indicaciones que deben investigarse. Si siente presión en el pecho, se cansa rápidamente durante la actividad física o escucha ruidos de respiración, es necesaria una visita al médico. A menudo, la persona afectada sufre un proceso gradual de cambio. Dado que un trasplante de órganos se vuelve necesario en casos graves, es aconsejable visitar a un médico con tiempo suficiente ante los primeros signos de esto.
Si la piel se decolora, la enfermedad ya está avanzada. Por lo tanto, la decoloración azul de los labios, los dedos de los pies o las manos debe presentarse a un médico lo antes posible. Si la persona en cuestión tiene una vaga sensación de enfermedad, nota un malestar general o si el nivel habitual de rendimiento disminuye, se debe consultar a un médico. Los cambios o deformaciones de los dedos se consideran inusuales y deben ser examinados por un médico. Se debe consultar a un médico en caso de miedo, comportamiento de pánico o sensación de asfixia. Si se produce mareo, si se siente inestable o si ya no puede realizar las actividades deportivas habituales, es necesaria una visita al médico para determinar la causa. Se debe consultar a un médico en caso de insomnio, aumento de la irritabilidad o problemas de atención.
Doctores y terapeutas en su área
Tratamiento y Terapia
El objetivo principal del tratamiento es evitar que la fibrosis pulmonar progrese, ya que es irreversible. Deben eliminarse los desencadenantes conocidos y suprimirse agresivamente el proceso inflamatorio agudo o crónico. Dos grupos de fármacos se utilizan principalmente en terapia.
Por un lado los glucocorticoides y por otro los inmunosupresores. La eficacia de la medicación varía según el tipo de enfermedad. La fibrosis pulmonar idiopática, por ejemplo, anteriormente no se podía tratar eficazmente con glucocorticoides o inmunosupresores, pero ahora se han aprobado los fármacos pirfenidona y nintedanib.
Son los fármacos antifibróticos los que ralentizan el curso de la enfermedad. Otros subtipos de neumonía intersticial idiopática responden bien a la terapia antiinflamatoria. Si hay hipoxemia en reposo o durante el ejercicio, se debe considerar la oxigenoterapia. En muchos pacientes, la enfermedad es crónica e irreversible, a pesar del tratamiento, por lo que se debe considerar un trasplante de pulmón en una etapa temprana.
Outlook y pronóstico
El pronóstico de la neumonía intersticial idiopática es individual y debe basarse en la salud personal del paciente. Básicamente, se clasifica como desfavorable porque no se espera una cura. El daño al proceso inflamatorio de los pulmones no se puede reparar de acuerdo con el estado actual de la ciencia y la medicina, a pesar de todos los esfuerzos.
En casos graves, existe el riesgo de trasplante de órganos o muerte prematura, ya que existe el riesgo de insuficiencia orgánica. Si la terapia tiene éxito, el pronóstico mejora. Si el diagnóstico se hace temprano y el tratamiento se inicia lo antes posible, la progresión de la enfermedad puede verse muy influida. La inflamación progresiva crónica se puede inhibir administrando medicación.
Si es necesario un pulmón donante para mantener la supervivencia del paciente, se deben tener en cuenta los riesgos habituales y los efectos secundarios del procedimiento quirúrgico. Sin embargo, existe la posibilidad de una mejora significativa en la salud y una extensión de la vida. Sin embargo, si el organismo rechaza el órgano donante, el pronóstico empeora.
La enfermedad tiene secuelas en muchos pacientes. El miedo, las restricciones del estilo de vida y la reestructuración de la vida cotidiana pueden provocar estrés y desencadenar nuevas enfermedades. Esto conduce a un empeoramiento del pronóstico general, ya que la psique tiene una participación significativa en el proceso de recuperación.
prevención
Dado que se desconocen las causas exactas del complejo patológico, actualmente no se pueden nombrar medidas específicas que sirvan para la prevención. Solo se puede formular un comportamiento general. Se debe evitar el abuso de nicotina, drogas o medicamentos. La actividad física y una dieta saludable son generalmente beneficiosas.
Cura postoperatoria
En la neumonía intersticial idiopática, la atención de seguimiento está estrechamente relacionada con la terapia. El objetivo es suprimir el proceso de inflamación y evitar que progrese la fibrosis pulmonar. De esta manera, el curso de la enfermedad idealmente puede detenerse.Los médicos recetan medicamentos para eliminar los desencadenantes.
Al mismo tiempo, los medicamentos contrarrestan activamente el proceso inflamatorio. Los pacientes deben seguir estrictamente las instrucciones del médico y tomar los agentes antifibróticos según las indicaciones. De esta manera logran ralentizar el curso posterior de la enfermedad. También se puede usar un tratamiento antiinflamatorio según el tipo de afección.
Si el problema es hipoxemia, su médico puede recomendarle oxigenoterapia. Al decidir la forma correcta de tratamiento, los pacientes necesitan el asesoramiento de un especialista. También es importante hacerse chequeos regulares para ver cómo se desarrolla la enfermedad. Incluso con la terapia dirigida, la enfermedad puede progresar de forma irreversible y, en ese caso, puede resultar útil un trasplante de pulmón.
Los desencadenantes reales de la enfermedad a menudo no se pueden identificar. Es por eso que no existen medidas de ayuda concretas, solo asistencia para un estilo de vida consciente de la salud. Evitar la nicotina, las drogas y la medicación, combinado con una dieta equilibrada y actividad física, tiene un efecto positivo.
Puedes hacerlo tu mismo
La principal preocupación de los pacientes con neumonía intersticial idiopática es detener la inflamación en los pulmones y apoyar los esfuerzos médicos. Debido a la gravedad de la enfermedad, las instrucciones del médico tienen prioridad sobre cualquier otra información y medidas de autoayuda. Además, todos los enfoques independientes deben discutirse con el médico de antemano.
Por lo general, los pacientes con neumonía intersticial idiopática reciben varios medicamentos que deben tomarse a tiempo y con regularidad. Dado que estos son inmunosupresores, entre otras cosas, los afectados tienen más cuidado de no sobrecargar su sistema inmunológico. Por eso los afectados aplican las medidas de higiene adecuadas y evitan contagiarse con otras personas. En este sentido, también es beneficioso descansar regularmente en el caso de neumonía intersticial idiopática.
Las actividades deportivas a menudo ya no se pueden realizar en la misma medida que antes de la enfermedad. Sin embargo, evitar por completo el entrenamiento físico no siempre es necesario o beneficioso. El médico suele derivar al paciente a un fisioterapeuta, que establece un concepto de entrenamiento adaptado a la neumonía intersticial idiopática. Como ocurre con todas las enfermedades pulmonares, con la neumonía intersticial idiopática es imperativo dejar de fumar por completo de inmediato.

.jpg)
.jpg)


.jpg)
.jpg)
.jpg)





.jpg)
.jpg)



.jpg)