los Hepatocitos son los reales Celulas hepáticasque constituyen más del 80 por ciento del hígado. Son responsables de la mayoría de los procesos metabólicos como la síntesis de proteínas y sustancias activas, la degradación de productos metabólicos y las reacciones de desintoxicación. Las alteraciones en la función de los hepatocitos pueden provocar enfermedades metabólicas centrales y síntomas de intoxicación.
¿Qué son los hepatocitos?
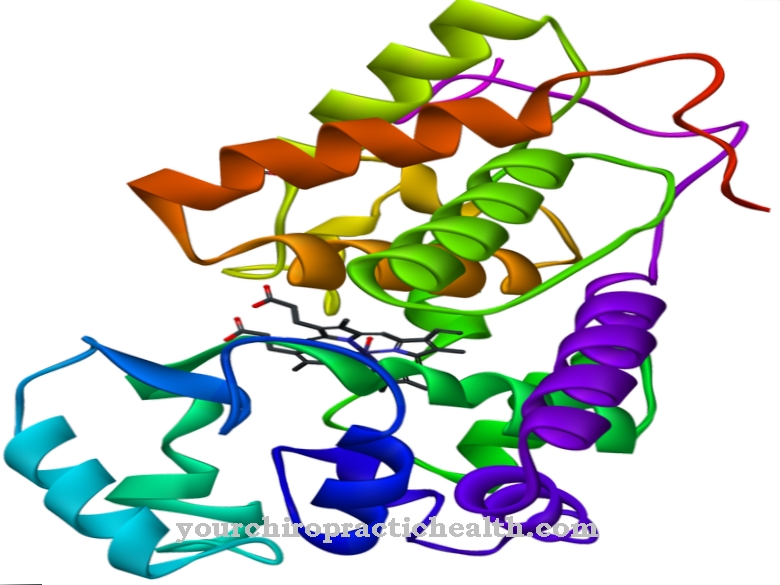
Los hepatocitos representan la mayor parte de las células hepáticas con más del 80 por ciento y forman el llamado parénquima hepático. Las funciones más importantes del hígado están relacionadas con el parénquima hepático. Los hepatocitos son células muy grandes con un diámetro de 30 a 40 micrómetros. También tienen un núcleo grande y, a veces, contienen dos núcleos. Su conjunto de cromosomas suele ser diploide. Sin embargo, los hepatocitos también pueden tener un conjunto poliploide de cromosomas.
Dentro de los hepatocitos tienen lugar procesos metabólicos muy intensos, que están controlados por una gran cantidad de orgánulos celulares. Muy rara vez comparten. Se forman principalmente a partir de células madre pluripotentes en el área de transición entre el tejido hepático y el tracto biliar saliente. Allí, las células madre se transforman en hepatocitos y colangiocitos. Los hepatocitos también están en contacto directo con el plasma sanguíneo a través de las membranas basolaterales.
Anatomía y estructura
Los hepatocitos son células muy grandes con núcleos celulares grandes y numerosos orgánulos celulares que aseguran una actividad metabólica muy intensa. El hepatocito tiene una estructura y función fuertemente polarizadas. Hay membranas basolaterales (sinusoidales) y apicales (canaliculares). Al mismo tiempo, falta la lámina basal. Las membranas apicales son responsables de la secreción de bilis por las numerosas microvellosidades.
Las membranas basolaterales bordean una sinusoide a través de microvellosidades, de modo que las sustancias pueden intercambiarse entre la sangre y el hepatocito. Los hepatocitos tienen varios orgánulos celulares para llevar a cabo sus numerosas funciones metabólicas. En primer lugar, contienen grandes núcleos de células diploides o poliploides. También hay muchas mitocondrias, peroxisomas y lisosomas.
Las gotitas de lípidos individuales y los campos de glucógeno se almacenan en los hepatocitos como sustancias de almacenamiento. La concentración de glucógeno depende del estado nutricional y cambia varias veces durante el día. Un retículo endoplásmico fuertemente desarrollado y un aparato de Golgi fuerte dan testimonio de la alta actividad metabólica de las células del hígado. Ciertas sustancias activas se secretan a través de numerosas vesículas secretoras. Después de todo, un citoesqueleto bien desarrollado mantiene la forma de los hepatocitos.
Función y tareas
Los hepatocitos juegan un papel central en los procesos metabólicos del cuerpo. Son los encargados de aportar proteínas de transporte de hormonas, grasas, vitaminas o sustancias extrañas. Aportan albúminas como proteínas de transporte y aminoácidos, grasas y glucosa para la producción de energía. La degradación de los productos metabólicos también tiene lugar a través de los hepatocitos.
Lo mismo se aplica a la desintoxicación de sustancias extrañas y la excreción de sus productos de degradación a través de los riñones y la bilis. Otra función importante de los hepatocitos es la formación de bilis. Con la ayuda de la bilis, se pueden eliminar el colesterol, los ácidos biliares, la bilirrubina y los productos de degradación de sustancias extrañas tóxicas. El equilibrio ácido-base también está regulado por los hepatocitos. La mayoría de las funciones metabólicas se controlan en los orgánulos celulares. En el citosol, por ejemplo, tiene lugar el almacenamiento, la síntesis y la degradación del glucógeno. Allí también se produce glucosa a partir de aminoácidos mediante la llamada gluconeogénesis.
Parte de la síntesis de hemo también tiene lugar en el citosol de los hepatocitos. En las mitocondrias de los hepatocitos también tienen lugar parte de la síntesis de hemo, gluconeogénesis y parte del ciclo de la urea y síntesis de urea. Además, las sustancias tóxicas, incluidos los medicamentos, se descomponen allí a través del sistema del citocromo P450. La síntesis de ácidos biliares y colesterol tiene lugar en el retículo endoplásmico liso y en el aparato de Golgi de los hepatocitos.
Además, el hemo se descompone en bilirrubina allí. En el retículo endoplásmico rugoso se sintetizan albúmina, proteínas de transporte, factores de coagulación y apoliproteínas. Las mismas reacciones no ocurren en todos los hepatocitos. La intensidad de los procesos metabólicos individuales depende de la posición de la célula hepática correspondiente en relación con el sistema de vasos sanguíneos. Las funciones metabólicas dentro del parénquima hepático se dividen en tres zonas. La zona 1 representa el área donde la sangre portal ingresa al tejido hepático. En la zona 3, la sangre se acumula desde el tejido del hígado hasta las venas centrales que la llevan. La zona 2 se encuentra en el medio.
Enfermedades
Existen enfermedades del hígado que afectan principalmente a los hepatocitos. En otros trastornos hepáticos, no están involucrados en absoluto. Las enfermedades hepáticas con afectación exclusiva de los hepatocitos incluyen inflamación del hígado (hepatitis), hígado graso, daño tóxico al hígado, mecanismos alérgicos-hiperérgicos o enfermedades congénitas por almacenamiento. La inflamación del hígado puede tener varias causas. Se conocen varias formas de virus hepatidis. También se produce inflamación autoinmunológica del hígado.
La inflamación del hígado conduce a la muerte del parénquima hepático. Dado que el tejido hepático es muy capaz de regenerarse, los hepatocitos se reemplazan nuevamente una vez superada la enfermedad. Sin embargo, con un curso crónico, el tejido hepático puede cicatrizar con el desarrollo de cirrosis hepática. La capacidad de desintoxicación del hígado disminuye cada vez más. En las etapas finales, hay una falla orgánica generalizada por envenenamiento del cuerpo.
Pero también el envenenamiento agudo y crónico grave puede provocar la degradación del tejido hepático con la formación de cirrosis hepática. Una intoxicación aguda típica se produce, por ejemplo, al consumir el hongo de hoja verde. Si el paciente sobrevive, se desarrolla cirrosis hepática. La intoxicación crónica es causada, entre otras cosas, por el consumo regular de alcohol y el abuso de drogas. Aquí, también, la capacidad de desintoxicación de los hepatocitos se ve abrumada a largo plazo, por lo que se desarrolla un daño hepático severo.



.jpg)





.jpg)