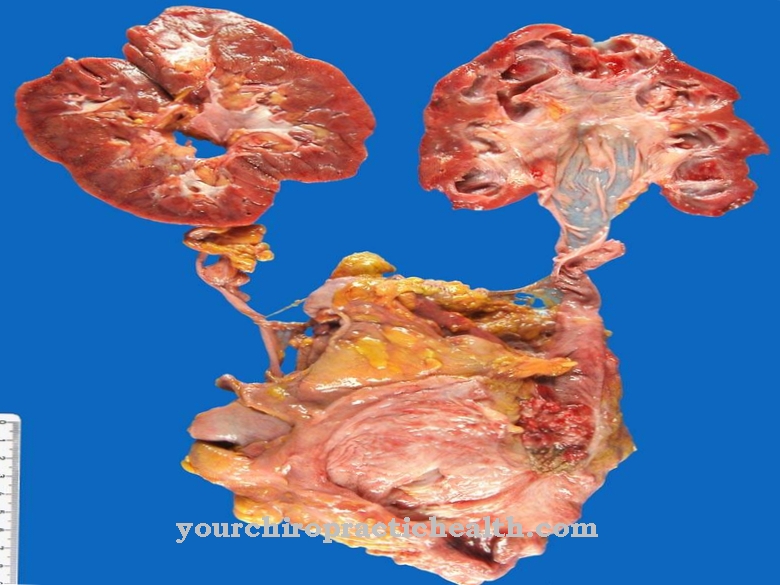
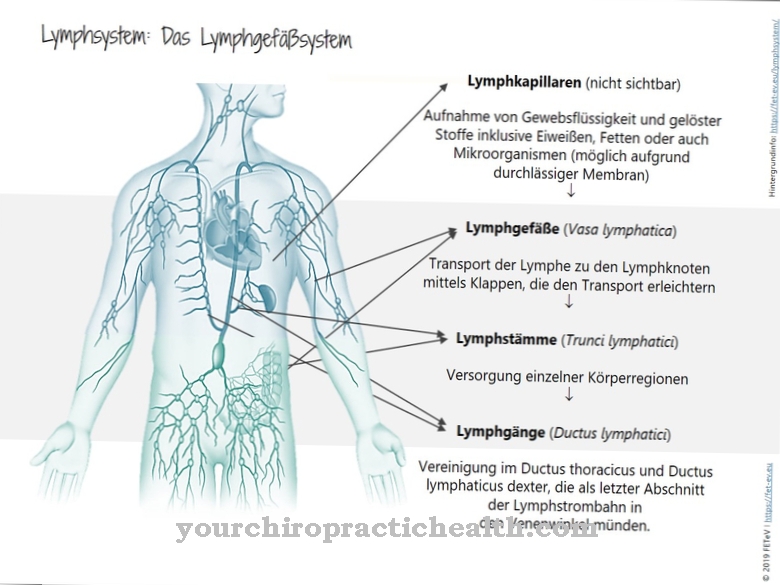
En el granulomatosis eosinofílica con poliangitis Se produce una inflamación granulomatosa de los pequeños vasos sanguíneos. El tejido está atravesado por granulocitos eosinofílicos.
¿Qué es la granulomatosis eosinofílica con poliangeítis?

© Tanja Esser - stock.adobe.com
En épocas anteriores, la granulomatosis eosinofílica con poliangeítis (EGPA) tambien como Síndrome de Churg-Strauss (CSS) conocido. Los patólogos Jakob Churg (1910-2005) y Lotte Strauss (1913-1985) sirvieron como homónimos. En la actualidad, sin embargo, la enfermedad se llama granulomatosis eosinofílica con poliangeítis o EGPA para abreviar.
La granulomatosis eosinofílica con poliangitis (inflamación de los vasos sanguíneos) es una enfermedad rara que es una de las vasculitis asociadas a ANCA (AAV). ANCA es la abreviatura de anticuerpos anticitoplasma de neutrófilos. La vasculitis asociada a ANCA es una enfermedad sistémica que puede afectar a casi cualquier órgano.
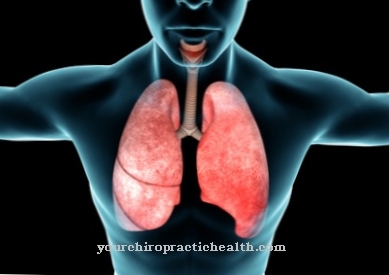
Una característica típica de EGPA es la afectación de los pulmones, que se nota a través de los síntomas del asma. Como parte de la granulomatosis eosinofílica con poliangitis, se produce una inflamación granulomatosa (formadora de gránulos) de los vasos sanguíneos de tamaño pequeño y mediano. El tejido está infiltrado por eosinófilos (células inflamatorias), un subconjunto de los glóbulos blancos.
Por tanto, la inflamación de los vasos sanguíneos se produce como una reacción inmunitaria. Las mujeres tienen el doble de probabilidades de desarrollar EGPA que los hombres. En la mayoría de los casos, la enfermedad aparece entre los 40 y los 50 años. La incidencia es de uno a dos nuevos casos por millón de habitantes cada año.
causas
Aún se desconoce qué causa la granulomatosis eosinofílica con poliangeítis. Varios médicos sospechan que es causado por un mal funcionamiento del propio sistema de defensa del cuerpo. Las predisposiciones alérgicas parecen jugar un papel especial.
La EGPA es particularmente común en personas que sufren de asma bronquial u otras alergias. Además, el uso de ciertos medicamentos como montelukast se considera un factor de riesgo para desarrollar el síndrome de Churg-Strauss. Un hecho sorprendente es el hecho de que el daño a los vasos sanguíneos es causado por anticuerpos IgE. Además, la enfermedad siempre comienza en las vías respiratorias, lo que indica una enfermedad por complejos inmunes.
Síntomas, dolencias y signos
Los síntomas de la granulomatosis eosinofílica con poliangeítis aparecen en varias fases. Las enfermedades respiratorias crónicas se desarrollan al comienzo de EGPA. Esto puede ser asma, secreción nasal alérgica (rinitis) o infección de los senos nasales (sinusitis).
Si bien hay un tabique nasal erosionado en la nariz, se producen pólipos en los senos nasales. El asma bronquial también ocurre más tarde. En la segunda fase de EGPA, tiene lugar la eosinofilia sanguínea y tisular. La enfermedad sistémica real solo aparece cuando la vasculitis ocurre en los vasos sanguíneos pequeños.
En la mayoría de los casos se acompaña de granulomas extravasculares o hipereosinofilia. Aún no se ha podido aclarar qué factores provocan las distintas fases de la enfermedad. Dado que la granulomatosis eosinofílica con poliangitis puede ocurrir en todos los órganos, el tracto gastrointestinal también se ve afectado.
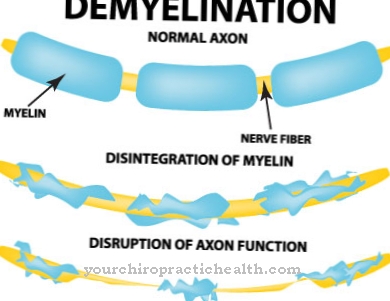
Esto se nota a través de síntomas parecidos a los cólicos, diarrea, náuseas y vómitos. Además, es posible la inflamación de las arterias coronarias o del músculo cardíaco, lo que puede provocar insuficiencia cardíaca o incluso un ataque cardíaco. No es raro que se observe daño nervioso individual, que se acompaña de dolor agudo, entumecimiento y parálisis.
Si la piel está afectada, provocará sangrado, llagas o úlceras del tamaño de un alfiler. Otros posibles síntomas temporales son fiebre, neumonía leve, fatiga y pérdida de peso.
Diagnóstico y curso
La primera sospecha de granulomatosis eosinofílica con poliangeítis surge en pacientes con asma cuando padecen otros síntomas como daño nervioso o problemas cardíacos. Para asegurar el diagnóstico, se toman muestras de tejido de la región del corazón, un nervio o áreas afectadas de la piel.
La vasculitis se puede identificar por la composición típica de las células inflamatorias. Un análisis de sangre revela un aumento de los valores de granulocitos de eosinófilos, que es un hallazgo típico. Otro indicio es la acumulación de anticuerpos IgE. Estos se pueden encontrar en alrededor del 40 por ciento de todos los pacientes.
Los métodos de diagnóstico por imágenes, como los rayos X, la tomografía computarizada (TC) o la resonancia magnética (MRI), se utilizan para diagnosticar focos de enfermedad en los senos paranasales, los pulmones o el corazón que no son visibles. La esperanza de vida de los pacientes con EGPA ha mejorado significativamente en los últimos años mediante tratamientos inmunosupresores.
Sin embargo, las recaídas son comunes, por lo que se requiere un control riguroso. Con un tratamiento óptimo, la tasa de supervivencia a 5 años es más del 80 por ciento. Sin embargo, algunos pacientes mueren de ataques cardíacos o insuficiencia cardíaca.
Complicaciones
Como regla general, la enfermedad causa síntomas y complicaciones en el tracto respiratorio. El paciente también puede sufrir inflamación en la nariz y los senos nasales, lo que complica la vida diaria y reduce la calidad de vida. Los pólipos también se desarrollan a menudo, lo que dificulta la respiración.
Debido al suministro reducido de oxígeno, las actividades extenuantes ya no se pueden realizar y la persona afectada puede perder el conocimiento. El corazón y el tracto gastrointestinal también se ven afectados, lo que puede provocar insuficiencia cardíaca. En el peor de los casos, esto puede provocar un ataque cardíaco y, en última instancia, la muerte. La sensación general de enfermedad también conduce a fiebre y pérdida de apetito, lo que puede conducir a la pérdida de peso. En muchos casos, también se produce neumonía.
El tratamiento suele ser causal con la ayuda de antibióticos y tiene éxito después de unos pocos días. Sin embargo, es necesario un tratamiento temprano para prevenir daños consecuentes y otras complicaciones. No hay una esperanza de vida reducida. Pueden surgir complicaciones si hay una recaída y el paciente vuelve a enfermarse con la enfermedad.
¿Cuándo deberías ir al médico?
Si se producen trastornos respiratorios, se debe iniciar un examen médico. Si experimenta pausas en la respiración, dificultad para respirar o interrupciones en la respiración, existe un motivo de preocupación. Es necesaria una visita al médico, ya que la falta persistente de suministro de oxígeno al organismo amenaza una afección potencialmente mortal. Puede ocurrir insuficiencia orgánica, que se asocia con daños irreparables y de por vida.
Si se producen alteraciones del sueño con dificultad para respirar simultáneamente, se necesita un médico lo antes posible. Si tiene presión arterial alta, problemas con el ritmo cardíaco, palpitaciones, trastornos de concentración o déficit de atención, debe consultar a un médico. Las molestias de los senos nasales deben examinarse y tratarse tan pronto como persistan durante varios días o aumenten de intensidad.
Si tiene síntomas del estómago o los intestinos, es necesaria una visita al médico. Si los síntomas de náuseas, vómitos o diarrea ocurren repetidamente, se debe consultar a un médico. En caso de dolor, calambres o parálisis en todo el cuerpo, se debe consultar a un médico lo antes posible.
En casos severos, si no se trata, amenaza una condición comatosa. El entumecimiento de las extremidades se considera inusual y también debe evaluarse médicamente. Si se forman úlceras, se presenta hinchazón o una sensación general de enfermedad, es necesaria una visita al médico. En caso de pérdida de peso no deseada, agotamiento persistente o sensación de debilidad física, se debe iniciar un examen médico.
Doctores y terapeutas en su área
Tratamiento y Terapia
En las primeras etapas de la granulomatosis eosinofílica con poliangeítis, el paciente recibe antibióticos como trimetoprim o sulfametoxazol. Además, los corticoides antiinflamatorios se administran en dosis bajas, lo que produce una mejoría en dos tercios de todos los pacientes.
En una etapa avanzada, los pacientes reciben inmunosupresores además de corticosteroides. Si la evolución de la enfermedad es grave, el tratamiento de choque con corticosteroides se considera prometedor. Se administran altas dosis de corticosteroides en forma de infusión en unos pocos días. Las inmunoglobulinas también se pueden usar si este tratamiento no tiene éxito.
Si la inflamación se puede detener administrando el medicamento, la dosis de cortisona se reduce gradualmente a la dosis más baja posible. De esta forma, la EGPA puede suprimirse de forma permanente en la mayoría de los pacientes.
Outlook y pronóstico
El pronóstico de la granulomatosis eosinofílica con poliangeítis, anteriormente también conocido como síndrome de Churg-Strauss, varía drásticamente. El pronóstico es peor, cuanto más órganos se ven afectados por la enfermedad. El problema es que esta enfermedad puede afectar a prácticamente todo el mundo, sobre todo en la mitad de la vida.
La enfermedad se describe por vasos sanguíneos inflamados. Solo se ven afectados los vasos pequeños y medianos, pero hay muchos. Conducen a los órganos y les suministran sangre y nutrientes. Si órganos vitales como el corazón y el cerebro, los riñones o los nervios se ven afectados por granulomatosis eosinofílica y poliangeítis, se vuelve difícil.
El pronóstico es muy malo sin tratamiento. A menudo mejora con tratamiento médico, pero solo con medicación pesada. A menudo se utilizan corticosteroides o inmunosupresores como azatioprina, metotrexato o ciclofosfamida.
Sin embargo, el pronóstico de la granulomatosis eosinofílica y la poliangeítis se deteriora aún más si estos fármacos deben tomarse durante un tiempo prolongado. Estas preparaciones suelen tener efectos secundarios graves. Estos debilitan aún más el organismo ya dañado. Si el medicamento se puede suspender lentamente porque la condición mejora, el pronóstico también mejorará.
Desafortunadamente, los síntomas suelen reaparecer. Estos pueden empeorar desde el primer brote de la enfermedad.
prevención
No se conocen medidas preventivas contra la granulomatosis eosinofílica con poliangeítis. Las causas de la enfermedad aún no se han podido determinar.
Cura postoperatoria
Como regla general, no existen medidas y opciones especiales o directas para la atención de seguimiento disponibles para los afectados por esta enfermedad. El diagnóstico y la detección precoces de la enfermedad son primordialmente importantes para evitar otras compilaciones. Cuanto antes se detecte la enfermedad, mejor será el curso posterior.
Tampoco es posible curarse de forma independiente, por lo que la persona afectada definitivamente depende de un médico. Los síntomas solo pueden aliviarse de forma permanente con el tratamiento médico adecuado. La enfermedad generalmente se trata con la ayuda de medicamentos. La persona afectada depende de la dosis correcta y también de la ingesta regular de la medicación para aliviar los síntomas.
Siempre se debe consultar a un médico si algo no está claro o si tiene alguna pregunta. También debe contactarse con ellos si hay efectos secundarios indeseables que tengan un impacto negativo en la calidad de vida de la persona en cuestión. En muchos casos, el contacto con otras personas afectadas por la enfermedad también puede ser útil, ya que no es infrecuente el intercambio de información. La mayoría de las veces, la esperanza de vida de la persona afectada no se ve reducida por esta enfermedad.
Puedes hacerlo tu mismo
Para no sobrecargar innecesariamente el tracto respiratorio, se debe evitar el consumo de nicotina. Asimismo, no se deben visitar habitaciones en las que haya humo u otros contaminantes en el aire. Para evitar una mayor irritación del tracto gastrointestinal, no se deben consumir toxinas como el alcohol.
Además, se debe observar una dieta saludable y evitar la pérdida de peso. La cantidad suficiente de vitaminas y fibra promueve el proceso de recuperación y previene el suministro insuficiente. Se debe evitar en lo posible la ingesta de carbohidratos, grasas animales o aceite de oliva, ya que dificultan el proceso digestivo. El cuerpo necesita recibir suficientes líquidos todos los días para prevenir la deshidratación.
A pesar del cansancio y el agotamiento, es importante que el paciente esté regularmente al aire libre y sea lo suficientemente activo. Para fortalecer el bienestar, se deben realizar actividades que promuevan la alegría de vivir.
El intercambio con personas del entorno inmediato también ayuda a poder afrontar los retos de la vida cotidiana. Para reducir el estrés, es recomendable que el paciente utilice técnicas de relajación como el yoga o la meditación. El cuerpo necesita un suministro suficiente de calor. Por lo tanto, desaconsejamos las corrientes de aire o la ropa demasiado fina.

.jpg)
.jpg)
.jpg)
.jpg)