EPOC es una abreviatura de Enfermedad pulmonar obstructiva crónica, entonces Enfermedad pulmonar obstructiva crónica. La EPOC abarca varios patrones de enfermedad similares con síntomas y síntomas similares. Son típicos la falta de aire severa, la tos y el esputo (flema de la tos). La principal causa de la EPOC es el tabaquismo.
¿Qué es la EPOC?
.jpg)
La enfermedad pulmonar obstructiva crónica (EPOC) es un daño a los pulmones que no se puede revertir (irreversible). La EPOC consiste casi principalmente en la bronquitis crónica ("tos del fumador"), la bronquiolitis crónica y el enfisema (destrucción de los alvéolos y, por tanto, un área de intercambio de gases significativamente reducida).
Un síntoma típico es la dificultad para respirar durante la exhalación. Durante la espiración, los bronquios colapsan o quedan bloqueados por una mucosidad espesa. Esto se conoce médicamente como obstrucción. Al comienzo de la enfermedad, la dificultad para respirar solo ocurre en ataques de estrés, y luego, a veces, permanentemente en reposo. Otros síntomas son esputo de color blanco a marrón, especialmente por la mañana, y una tos insoportable.
La enfermedad pulmonar obstructiva crónica es una de las enfermedades más extendidas en Alemania, la incidencia sigue aumentando.
causas
Con mucho, la causa más común de EPOC (enfermedad pulmonar obstructiva crónica) es el tabaquismo activo y pasivo. Incluso los exfumadores pueden desarrollar una enfermedad pulmonar obstructiva crónica. Pero el riesgo es mucho menor. El estímulo físico y las toxinas dañan directamente las células de las vías respiratorias, pero también provocan y promueven la inflamación crónica.
Las células inmunitarias no solo eliminan las partículas tóxicas, sino que también dañan la estructura de los pulmones a través de la autodigestión. La contaminación ambiental general (por ejemplo, de polvo fino o productos de degradación de biocombustibles) también es una causa importante de una enfermedad obstructiva crónica. Algunos autores incluso le otorgan un estatus similar al del tabaquismo.
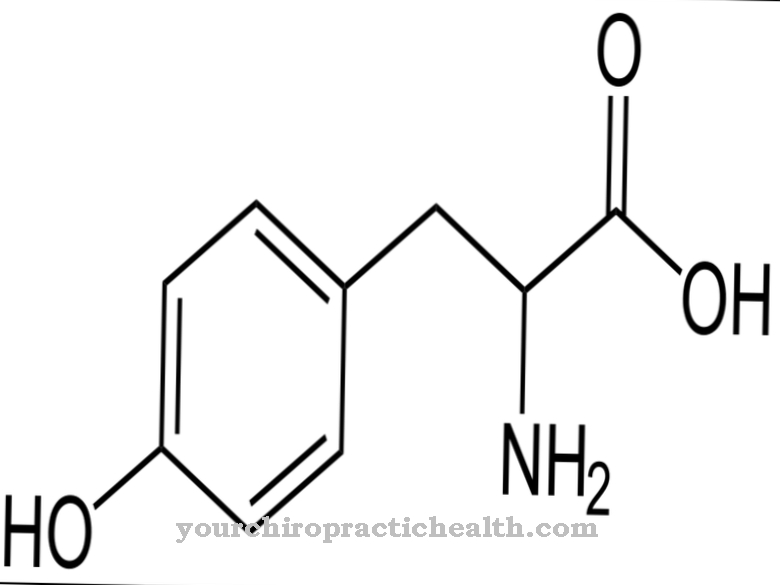
Las causas más raras son el contacto ocupacional con sustancias peligrosas (por ejemplo, algodón o sustancias químicas), infecciones y hábitos alimenticios (los alimentos que contienen nitrito parecen favorecer la EPOC). La deficiencia de alfa1 antitripsina también conduce a enfisema. Esta es una enfermedad hereditaria en la que falta o se reduce una enzima, lo que puede limitar las enzimas que se digieren por sí mismas.
Síntomas, dolencias y signos
Debido al curso insidioso de la EPOC, los síntomas típicos de la enfermedad a menudo se reconocen tarde y el diagnóstico solo se realiza en una etapa posterior. Los síntomas típicos de la EPOC incluyen esputo, tos y dificultad para respirar, también resumidos como síntomas "AHA". Los afectados suelen tener tos productiva con flema espesa durante varios meses.
Ocurre principalmente por la mañana después de levantarse y es difícil toser. El estrechamiento de las vías respiratorias también provoca dificultad para respirar. Los problemas se manifiestan principalmente durante la exhalación. Los pacientes tienen problemas para exhalar todo el aire y se puede escuchar un sonido seco y sibilante al exhalar.
Inicialmente, la dificultad para respirar se produce principalmente con el esfuerzo, la denominada disnea de esfuerzo, pero con el paso del tiempo se convierte en disnea cada vez más frecuente incluso en reposo. Los pacientes sufren cada vez más limitaciones en su capacidad física. Como resultado de la disminución de la capacidad pulmonar, hay una creciente falta de oxígeno en el cuerpo.
Esto se manifiesta como una decoloración azul de los labios, la lengua, las yemas de los dedos de las manos o los pies. Los médicos llaman a esto cianosis. Las infecciones víricas frecuentes y el humo del cigarrillo empeoran los síntomas de la EPOC (exacerbación) y, por lo tanto, promueven la progresión de la enfermedad.
curso
Cuanto antes la EPOC (enfermedad pulmonar obstructiva crónica) sea diagnosticada y tratada por un médico, menos complicaciones habrá y la enfermedad puede tener un pronóstico relativamente bueno. Además, la enfermedad también depende de si la persona en cuestión deja de fumar y lleva a cabo activamente diversas medidas de rehabilitación.
Las complicaciones típicas que pueden ocurrir en el curso de la enfermedad son la neumonía o incluso el cáncer de pulmón causado por el tabaquismo. En este contexto y en caso de tratamiento inadecuado, puede ocurrir insuficiencia cardíaca o insuficiencia respiratoria completa, con resultado de muerte.
Complicaciones
El debilitamiento progresivo de los pulmones por la EPOC puede conducir a una mayor colonización de bacterias y otros patógenos. Como resultado, pueden ocurrir más infecciones del tracto respiratorio con mayor frecuencia. Las mucosas (especialmente las de los bronquios) ya no tienen la oportunidad de contrarrestar las infecciones.
También es posible un empeoramiento agudo de los principales síntomas de la EPOC en cualquier momento. El aumento de la dificultad para respirar y la falta de oxígeno provocan calambres y, como resultado, aumentan la presión arterial y aumentan la tensión en los músculos del corazón. Ambos aumentan considerablemente el riesgo de ataque cardíaco y accidente cerebrovascular.
Además, una exacerbación aguda a menudo requiere tratamiento porque la persona afectada no puede respirar en absoluto. El daño puramente estructural de las vías respiratorias causado por la enfermedad pulmonar obstructiva crónica puede hacer que los pulmones colapsen. Un neumotórax puede ser muy diferente y también representar un grave peligro para la vida.
Las pausas nocturnas en la respiración, que pueden estar asociadas con una EPOC muy desarrollada, pueden provocar insuficiencia cardíaca. Los órganos pueden sufrir daños permanentes por la reducción del flujo sanguíneo. Además, el corazón puede hincharse como resultado del escaso suministro de oxígeno y finalmente fallar por completo.
¿Cuándo deberías ir al médico?
Dado que la EPOC es una de las causas de muerte más comunes, es recomendable acudir al médico rápidamente. Entonces, si se presentan los síntomas típicos (tos y dificultad para respirar), ninguna persona afectada debe evitar ir al médico. Aclarar los síntomas tiene sentido. Es posible que la infección sea inofensiva, pero los síntomas crónicos, el tabaquismo prolongado o la exposición frecuente a sustancias nocivas indican un daño crónico en los pulmones.
Cuanto antes se reconozca la EPOC, mejor se podrá prevenir su progresión. En consecuencia, se pueden reducir los riesgos de las secuelas del pulmón de un fumador, lo que conduce a una esperanza de vida casi normal con menos restricciones si el pulmón se trata de forma constante.
Los médicos tratantes son principalmente el médico de familia (para aclarar infecciones y con el propósito de un examen inicial) y un neumólogo para el tratamiento posterior de la EPOC.
Si la EPOC ya ha sido diagnosticada, es recomendable acudir a un control regular por parte del médico tratante para cambiar la terapia si es necesario. Si la condición empeora, se debe consultar a un médico en cualquier caso.
Doctores y terapeutas en su área
Tratamiento y Terapia
La terapia se lleva a cabo según el grado (estadio) de la enfermedad pulmonar obstructiva crónica (EPOC). El objetivo es simplemente mejorar los síntomas. También se intenta prevenir o ralentizar la progresión de la enfermedad. Los cambios pulmonares en sí mismos son irreversibles.
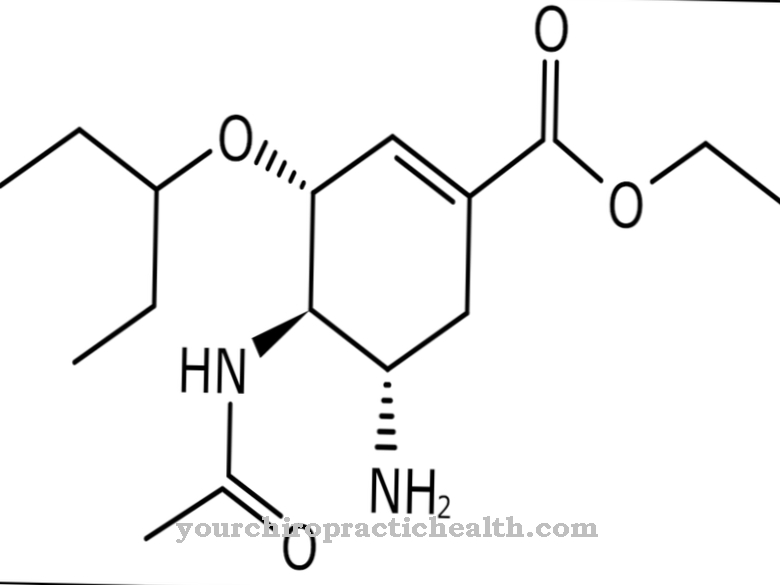
Lo primero y más importante son los medicamentos que dilatan los bronquios. Por lo general, se inhalan cuando se produce dificultad para respirar y surten efecto rápidamente. Representantes típicos de este grupo son los simpaticomiméticos beta-2 de acción corta (por ejemplo, salbutamol), anticolinérgicos (por ejemplo, bromuro de ipratropio) y metilxantinas (teofilina, fármaco de reserva). Es posible una combinación de medicamentos de diferentes grupos de ingredientes activos. Si la medicación no es suficiente, se agregan simpaticomiméticos beta-2 de acción prolongada (por ejemplo, salmeterol).
Los glucocorticoides (p. Ej., Budesonida) se utilizan a partir de la etapa tres o en caso de un deterioro de la afección (generalmente provocado por una infección) (exacerbación). Estos pueden administrarse por inhalación, en casos agudos también por vía sistémica como tableta o por vía intravenosa. La terapia con cortisona sistémica a largo plazo no tiene sentido en la enfermedad pulmonar obstructiva crónica. Además, los antibióticos deben usarse en el caso de infecciones, ya que la inflamación en el sentido de una exacerbación puede empeorar masivamente los síntomas. No se pudo probar la eficacia de los expectorantes (por ejemplo, acetilcisteína (ACC)).
Las medidas físicas también son útiles, p. Ej. Uso de los músculos auxiliares de la respiración en el llamado asiento del cochero o ejercicios de respiración para un mayor control de la respiración (frenar los labios al exhalar). Si estas medidas son insuficientes (etapa cuatro), se suministra oxígeno al paciente. Los dispositivos de oxígeno portátiles se pueden integrar fácilmente en la vida cotidiana. Se hace una distinción entre el tratamiento a largo plazo y el tratamiento a intervalos.
Si la enfermedad progresa, los músculos respiratorios ya no pueden hacer frente al aumento de trabajo y pueden agotarlos. La persona afectada debe entonces estar completamente ventilada como parte de la ventilación del hogar. La terapia de intervalos también es posible aquí.Sin embargo, el destete de la ventilación generalmente solo es realista si ha habido una exacerbación. Los procedimientos quirúrgicos (resección del volumen pulmonar en el enfisema, trasplante de pulmón) son el último elemento de la terapia.
Outlook y pronóstico
El pronóstico de la EPOC suele considerarse desfavorable. Depende en gran medida de si se puede influir en el curso de la enfermedad y en qué medida. Si la progresión de la enfermedad se puede ralentizar significativamente, aumentan las posibilidades de mejora. Sin embargo, en promedio, la esperanza de vida de un paciente con EPOC se reduce hasta 5-7 años en comparación directa con las personas sanas.
La cooperación del paciente es fundamental para mejorar la salud. Se debe evitar por completo el consumo de contaminantes. Esto incluye dejar de fumar así como el consumo de otras toxinas. Si el paciente está expuesto a nicotina, gases de escape u otros contaminantes de la industria de la artesanía o la construcción, sus posibilidades de recuperación se reducen significativamente. Al mismo tiempo, la enfermedad progresa más rápidamente. Tan pronto como el tejido pulmonar del paciente con EPOC se ha dañado sólo mínimamente, aumenta la posibilidad de un alivio de los síntomas o la posibilidad de recuperación. Sin embargo, esto solo es posible en unos pocos pacientes.
En la mayoría de los casos, el daño tisular de los pulmones de los pacientes con EPOC está muy avanzado y no se puede reparar. A menudo, la única forma de mejorar la salud puede ser a través de un donante de pulmón y, por lo tanto, un trasplante. No obstante, se puede prevenir una mayor progresión de la EPOC con una terapia con medicamentos y la renuncia a sustancias nocivas.
prevención
La mejor prevención es dejar de fumar o no empezar a fumar en primer lugar. Pero el tabaquismo pasivo también debe evitarse constantemente. Las infecciones del tracto respiratorio superior deben tratarse de manera constante para evitar la aparición o el empeoramiento de la enfermedad pulmonar obstructiva crónica.
Cura postoperatoria
Se pueden considerar varios métodos de seguimiento para la enfermedad pulmonar obstructiva crónica. Éstos dependen de la medida en que se puedan aliviar los pulmones y de los efectos que la enfermedad tuvo y está teniendo en el cuerpo y la psique de la persona afectada.
Por ejemplo, los afectados por la EPOC pueden hacer uso de grupos de autoayuda y asesoramiento psicológico. Esto es especialmente valioso si la enfermedad ya no se puede tratar o ha dado lugar a restricciones severas. Esto puede deberse a un trastorno de la piel como resultado de la enfermedad o a una reducción general del rendimiento.
Para todas las formas de casos leves y moderados de EPOC que requieren tratamiento hospitalario, se pueden considerar varias formas de seguimiento físico. Generalmente se recomienda un entrenamiento ligero (caminar, subir escaleras, etc.) así como ir a lugares con aire limpio. La atención de seguimiento también incluye ejercicios de respiración regulares. Mantener el cuerpo sano (especialmente cuando se trata de sobrepeso) también es parte del cuidado posterior.
Los afectados por la enfermedad pulmonar obstructiva crónica también deben someterse a exámenes de seguimiento periódicos. Aquí se registra la función y estructura pulmonar y se determinan los avances o retrocesos. En el caso de pulmones gravemente dañados, se puede suponer que se realizarán exámenes de seguimiento de por vida.
Puedes hacerlo tu mismo
Para recuperar fuerzas después de una EPOC diagnosticada y mantener la independencia y la movilidad a pesar de la enfermedad, los afectados tienen muchas opciones. Además de la renuncia absoluta al cigarrillo, también se debe apuntar a una vida cotidiana que apenas contenga contaminantes en el aire. Esto incluye evitar habitaciones polvorientas, vapores químicos y carreteras con mucho tráfico.
Se recomiendan caminatas regulares al aire libre y deportes adecuados, estos deben seleccionarse con el médico tratante. Esto limpia los pulmones y aumenta la capacidad respiratoria. Las técnicas de respiración aplicadas, como el labio del freno, también pueden mejorar la respiración.
A medida que su respiración se vuelve cada vez más intensa a medida que avanza la EPOC, es posible que deba cambiar su dieta. Por ejemplo, los alimentos deben ser particularmente ricos en vitaminas y minerales para que la renovación celular en los bronquios y la formación de moco puedan fortalecer el sistema inmunológico. Cantidades suficientes de líquido y té facilitan la expulsión de esputo.
Para relajar los pulmones y al mismo tiempo aflojar el moco, las inhalaciones de vapor han demostrado su eficacia. Los aceites de menta, eucalipto, tomillo y salvia son los que se utilizan a menudo aquí.
La instalación de un filtro de aire en habitaciones de uso frecuente también puede proteger los pulmones de más partículas. Con el aumento de la debilidad debido a la dificultad para respirar, se deben instalar ayudas diarias (ayudas para agarrar la bañera y similares).

.jpg)
.jpg)
.jpg)

.jpg)

.jpg)
.jpg)
.jpg)





.jpg)
.jpg)



.jpg)